Hodnocení programu screeningu kolorektálního karcinomu v České republice
Monika Ambrožová1,2, Petr Dvořák1, Renata Chloupková1,2, Ondřej Ngo1,2, Veronika Rybenská1, Karel Hejduk2,1, Ladislav Dušek Orcid.org 1,2, Ondřej Májek Orcid.org 2,1
+ Pracoviště
Souhrn
Úvod: Screening kolorektálního karcinomu (KRK) je klíčovým nástrojem sekundární prevence, jehož efektivita závisí na účasti populace, dostupnosti péče a kvalitě prováděných vyšetření. Jeho účinnost je podmíněna také systematickým sběrem a analýzou dat. Kvalitní data jsou klíčovým pilířem pro monitoring probíhajícího screeningu, jeho evaluaci a identifikaci slabých míst programu. Cílem je ukázat přínos dat pro optimalizaci programu v ČR na příkladu dvou případových studií. Metody: Byly využity datové zdroje Národního zdravotnického informačního systému a Databáze preventivních koloskopií spravované Ústavem zdravotnických informací a statistiky ČR, doplněné o sociodemografická data z Českého statistického úřadu. Hodnocení proběhlo pomocí indikátorů kvality screeningu a budget impact analýzy zaměřené na změnu věkových hranic screeningu. Výsledky: První případová studie ukazuje pokles incidence KRK o 33 % a mortality o 49 % od zavedení programu. Pokrytí cílové populace se dlouhodobě pohybuje okolo 30 %. V roce 2020 došlo k nárůstu pozitivity testu na okultní krvácení do stolice (TOKS) na 10 %. Interval mezi pozitivním TOKS a navazující koloskopií odpovídá 3 měsícům. Míra účasti na navazující koloskopii po pozitivním TOKS činí 60 %. Druhá případová studie odhalila, že změna věkového intervalu na 45–74 let povede zpočátku k 5–6% nárůstu nákladů, avšak od roku 2029 lze očekávat jejich snížení. Diskuze: První studie ukazuje úspěch screeningu v poklesu incidence a mortality. Současně identifikuje výzvy v podobě nízkého pokrytí, vysoké pozitivity TOKS, dlouhých čekacích dob na navazující koloskopii a nízké účasti na navazující koloskopii po pozitivním TOKS. V druhé studii bylo zjištěno, že změna věkového intervalu bude ekonomicky efektivní. Data potvrzují přínos screeningu pro populační zdraví a upozorňují na oblasti, které vyžadují další pozornost. Závěr: Systematicky sbíraná a analyzovaná data jsou nezbytným pilířem hodnocení a řízení screeningových programů. Případové studie dokládají jejich využitelnost v monitorování kvality péče i při podpoře zdravotně-politických rozhodnutí.
Klíčová slova
kolorektální karcinom, screening, koloskopie, test na okultní krvácení do stolice, adenom, indikátory kvality, data, statistická analýza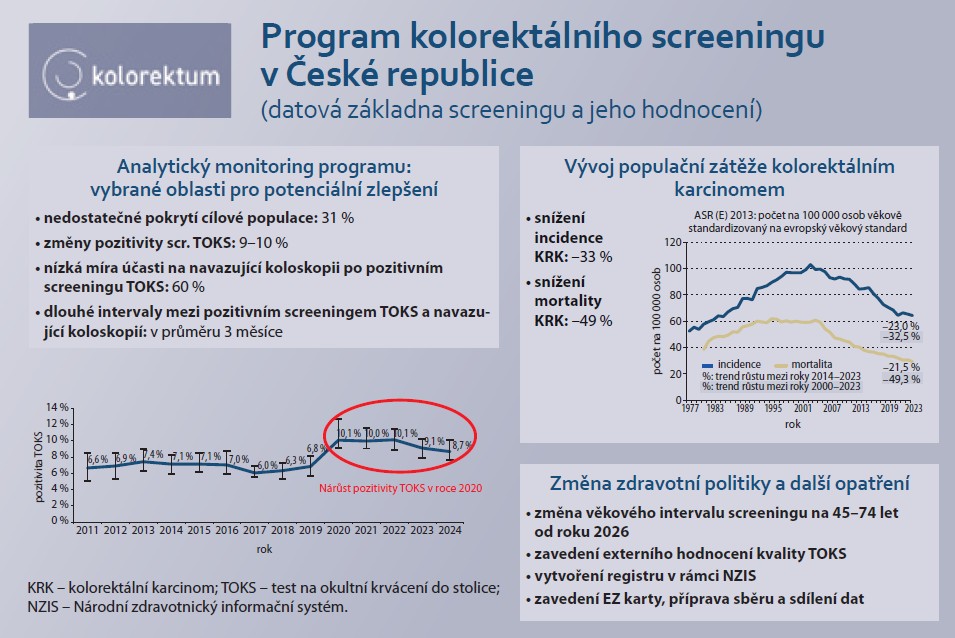
Úvod
Kolorektální screening představuje jeden z nejefektivnějších nástrojů sekundární prevence zhoubných nádorů, jehož účinnost je však podmíněna nejen dostupností a účastí cílové populace, ale také systematickým sběrem a analýzou dat. Kvalitní data jsou klíčovým pilířem pro monitoring probíhajícího screeningu a jeho evaluaci. Stejně zásadní je jejich role při identifikaci slabých míst programu – ať již jde o nízkou účast, nedostatečnou kvalitu prováděných vyšetření, nebo nerovnoměrnou dostupnost zdravotních služeb. Na základě těchto zjištění lze cíleně zasahovat do organizace screeningu a optimalizovat jeho fungování. V neposlední řadě pak představují podklad pro změny zdravotní politiky, a to jak na úrovni národních strategií zdravotnictví, tak i v rámci mezinárodních doporučení, kde hrají data z jednotlivých zemí zásadní roli v porovnávání efektivity a sdílení zkušeností.
Národní screeningové centrum (NSC) zajišťuje metodickou, technickou, analytickou a koordinační podporu časného záchytu onemocnění v ČR. Od roku 2023 poskytuje NSC zázemí řídicím komisím screeningových programů, které byly pro tento účel nově zřízeny ministrem zdravotnictví. Komise pro program screeningu kolorektálního karcinomu koordinuje spolupráci jednotlivých oborů podílejících se na diagnostice a následné léčbě kolorektálního karcinomu (KRK), vypracovává a periodicky podle potřeby novelizuje Standard při poskytování a vykazování screeningu nádorů kolorekta v České republice [1,2].
Vedle samotného sběru a vyhodnocování dat je neméně důležité jejich zpřístupnění odborné i laické veřejnosti. V posledních letech proto dochází k otevírání dat na Datovém portálu screeningových programů [3], který obsahuje informace o základních indikátorech kvality formou interaktivních vizualizací a otevřených datových sad, které jsou součástí Datového zpravodajství v rámci Národního zdravotnického informačního portálu [4].
Vedle výše zmíněných otevřených datových zdrojů stojí i webový portál SVOD (Systém pro vizualizaci onkologických dat), který prošel nedávnou redesignovou proměnou. Portál poskytuje interaktivní analýzy epidemiologických dat zhoubných nádorů v České republice včetně incidence, mortality, prevalence a přežití a umožňuje jejich vizualizaci formou grafů či tabulkových výstupů [5].
Současně se usiluje o posílení zapojení samotných poskytovatelů zdravotní péče. Praktickým lékařům, gynekologům i gastroenterologům jsou pravidelně zasílány individuální reporty s klíčovými ukazateli týkající se jejich pracoviště. Tímto způsobem nejen podporujeme aktivní účast lékařů na zvyšování účasti cílové populace, ale také zlepšujeme kvalitu poskytované péče a dlouhodobě posilujeme efektivitu celého screeningového programu.
Pro lepší ilustraci významu sběru a zpřístupňování dat je vhodné uvést konkrétní příklady jejich praktického využití. V následující části článku proto představíme dvě případové studie. První se zaměřuje na vybrané klíčové indikátory kvality screeningu KRK a prezentuje možnosti jejich využití pro optimalizaci fungování programu. Druhá případová studie nabízí pohled z oblasti zdravotní ekonomiky, konkrétně budget impact analýzu (BIA), která byla využita jako podklad pro posouzení změny věkové hranice vstupu do screeningu a odhad jejího ekonomického dopadu na zdravotní systém. Na základě tohoto podkladu byla schválena změna věkové hranice na 45–74 let od roku 2026, která je v procesu implementace do relevantních nařízení. Analýza k úpravě strategie screeningu z hlediska cílové populace provedená ze strany Ústavu zdravotnických informací a statistiky ČR (ÚZIS) byla diskutována v rámci jednání Komise dne 28. 4. 2025 (viz zápis [6]) a dne 27. 6. 2025 byla předložena vedení Ministerstva zdravotnictví (MZd) k rozhodnutí. V rámci každé studie je uvedena metodika, výsledky a diskuze.
Materiál a metoda
Screening KRK disponuje rozsáhlou datovou základnou, která je schematicky znázorněna na obr. 1. Jejím jádrem jsou sběry dat ÚZIS v rámci Národního zdravotnického informačního systému (NZIS). Do něj vstupují údaje ze zdravotních pojišťoven a od poskytovatelů zdravotních služeb, jež jsou následně ukládány do národních zdravotních registrů – například do Národního registru hrazených zdravotních služeb (NRHZS; vykázané výkony, přípravky a materiál v rámci zdravotní péče) nebo Národního onkologického registru (NOR; vykázané zhoubné nádory). Významnou roli hrají také klinická data předávaná screeningovými pracovišti do Databáze preventivních koloskopií. Vedle těchto zdrojů se pro účely screeningu využívají i externí databáze, zejména sociodemografické údaje Českého statistického úřadu (ČSÚ), které umožňují detailnější analýzu a interpretaci screeningových ukazatelů v kontextu celé populace [7].
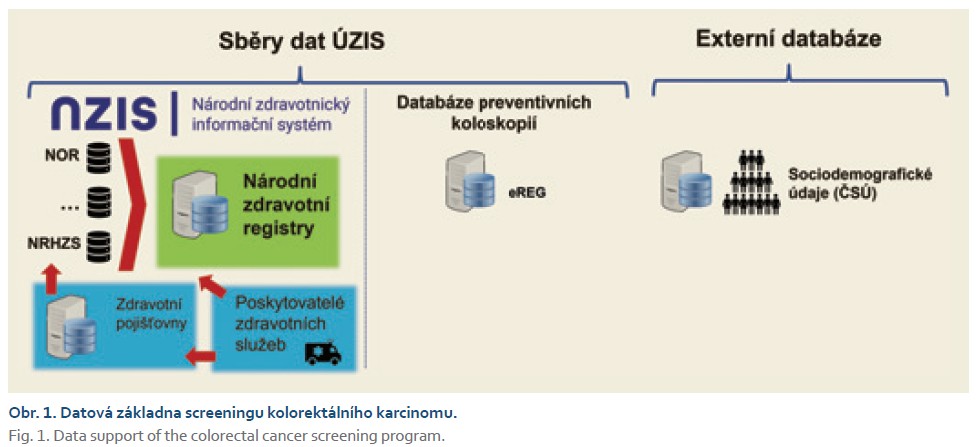
Tento integrovaný systém datových zdrojů poskytuje komplexní podklad pro sledování účasti populace, hodnocení kvality vyšetření, dostupnosti péče i pro analýzu dlouhodobého dopadu programu na incidenci a mortalitu kolorektálního karcinomu (obr. 1).
Pro evaluaci screeningového programu kolorektálního karcinomu jsou využívány následující výkony (kódy výkonů):
- screeningový test na okultní krvácení do stolice (TOKS) (15118; 15119; 15120; 15121);
- preventivní koloskopie (15105; 15107; 15101; 15103);
- diagnostické výkony (15403; 15404; 81733; 81561);
- navazující terapeutické výkony (15905; 15475; 15024; 15065).
Případová studie 1: Monitoring indikátorů kvality screeningu kolorektálního karcinomu
Materiál a metoda
V rámci hodnocení screeningu KRK je sledována široká škála procesních, dopadových i organizačních indikátorů, které umožňují komplexně posoudit fungování programu i jeho výsledky. Nastavení programu a jeho monitoring je v souladu s oficiálními evropskými doporučeními [8]. Indikátory je možné sledovat nejen na celorepublikové úrovni, ale také na úrovni jednotlivých poskytovatelů zdravotní péče. Přehled základních sledovaných indikátorů v rámci screeningu KRK je uveden v tab. 1.

V následující analýze byly vypočteny výsledky vybraných klíčových indikátorů kvality na datech do roku 2024 včetně:
Časový vývoj incidence a mortality kolorektálního karcinomu (data NOR do roku 2023).
Pokrytí cílové populace screeningu hodnotí podíl osob ve věku 50 a více let, které podstoupily screeningovou koloskopii během posledních 10 let nebo screeningový test na okultní krvácení do stolice během posledních 2 let (v případě věkové kategorie 50–54 let v průběhu posledního roku). V případě úplného pokrytí cílové populace screeningu a uvažování rozšířeného 3letého intervalu jsou mimo screeningové výkony zohledňovány navíc TOKS+ koloskopie, diagnostická koloskopie a diagnostický TOKS.
Pozitivita screeningového TOKS stanovuje podíl pozitivních výsledků TOKS mezi všemi TOKS se známým výsledkem, které přispívají do pokrytí screeningem.
Podíl provedených navazujících vyšetření po screeningovém TOKS s pozitivním výsledkem uvádí podíl osob s pozitivním výsledkem screeningového TOKS, které se dostavily do půlroku na navazující koloskopii.
Průměrná čekací doba na navazující TOKS+ koloskopii po screeningovém TOKS s pozitivním výsledkem odpovídá průměrnému intervalu mezi provedenou navazující TOKS+ koloskopií a pozitivním screeningovým TOKS.
Sledování těchto indikátorů umožňuje systematicky hodnotit fungování screeningu KRK v České republice.
Výsledky
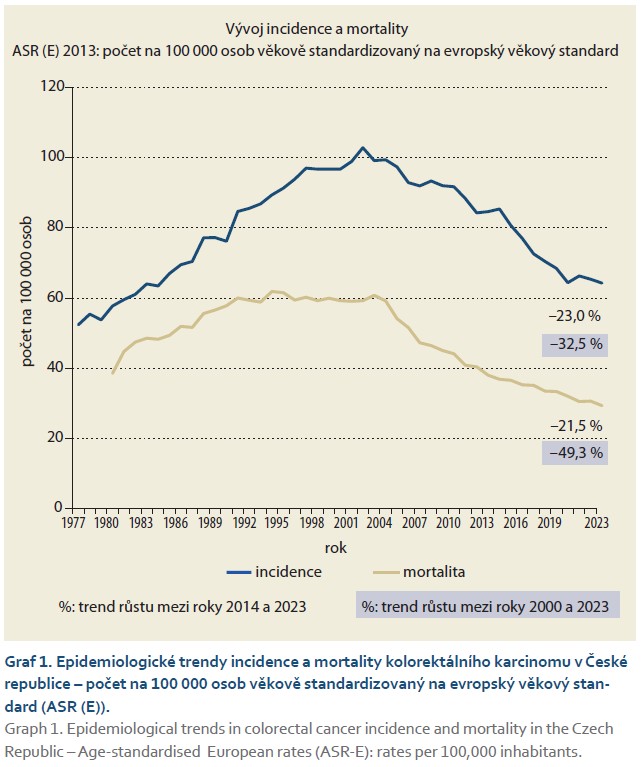
Dlouhodobě dochází ke zřetelnému poklesu incidence a mortality KRK. Od začátku fungování programu v roce 2000 došlo k poklesu incidence o 33 % a mortality o 49 %. Podrobný vývoj epidemiologických trendů KRK v čase znázorňuje graf 1.
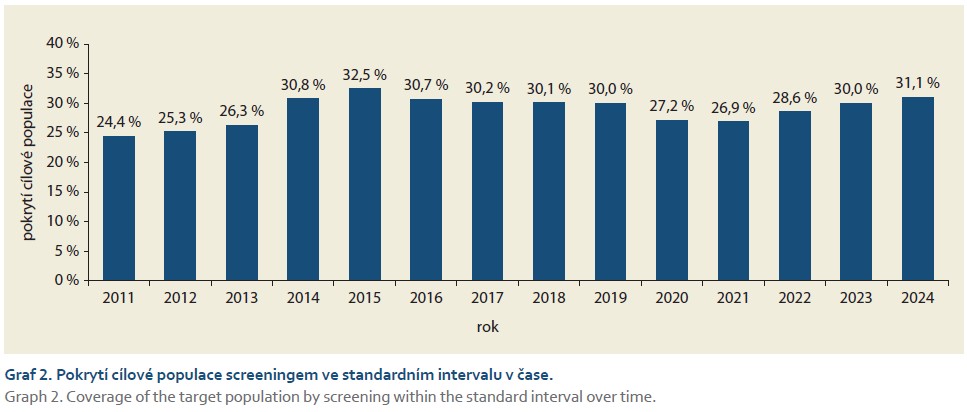
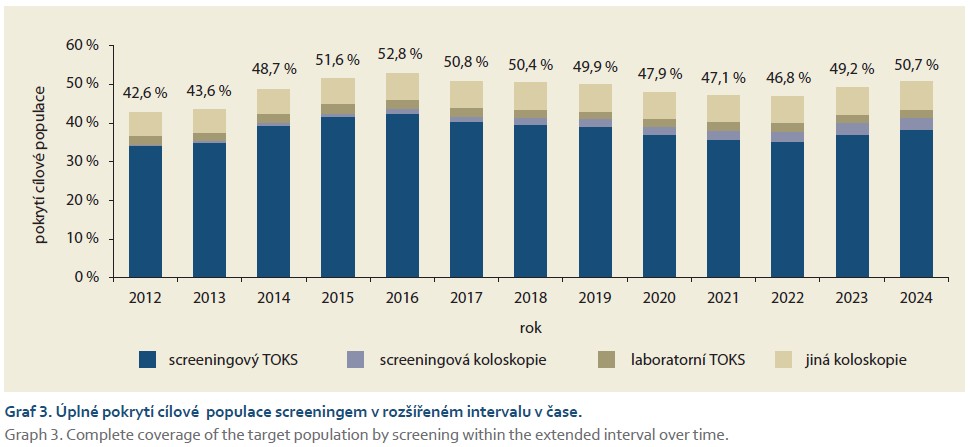
Pokrytí cílové populace kolorektálním screeningem se v letech 2011–2013 pohybovalo pod hranicí 27 %. V roce 2014 došlo k výraznému nárůstu nad 30 % v důsledku zavedení programu adresného zvaní, který umožnil cíleně oslovit osoby dlouhodobě se screeningu neúčastnící. V dalších letech se pokrytí stabilizovalo kolem 30 %. Pokles zaznamenaný v letech 2020–2021 souvisel s pandemií covidu-19, která významně omezila dostupnost i využívání preventivních programů. Od roku 2022 pak opět dochází k postupnému návratu k hodnotám kolem 30 %, přičemž v roce 2024 dosáhlo pokrytí 31,1 %. Časový vývoj pokrytí je znázorněn v grafu 2. Pokud by byly zohledněny i diagnostické výkony a rozšířený 3letý interval, činilo by tzv. úplné pokrytí přibližně 50 % (graf 3).
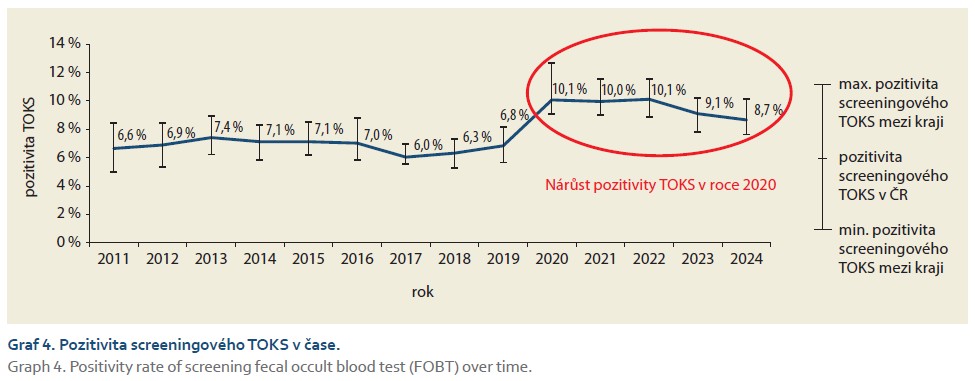
Pozitivita screeningového TOKS se do roku 2019 pohybovala okolo 6–7 %. V roce 2020 došlo k výraznému nárůstu na 10 %, přičemž pozitivita v posledních 2 letech mírně klesá, v roce 2024 činila necelých 9 %, jak je vidět v grafu 4.
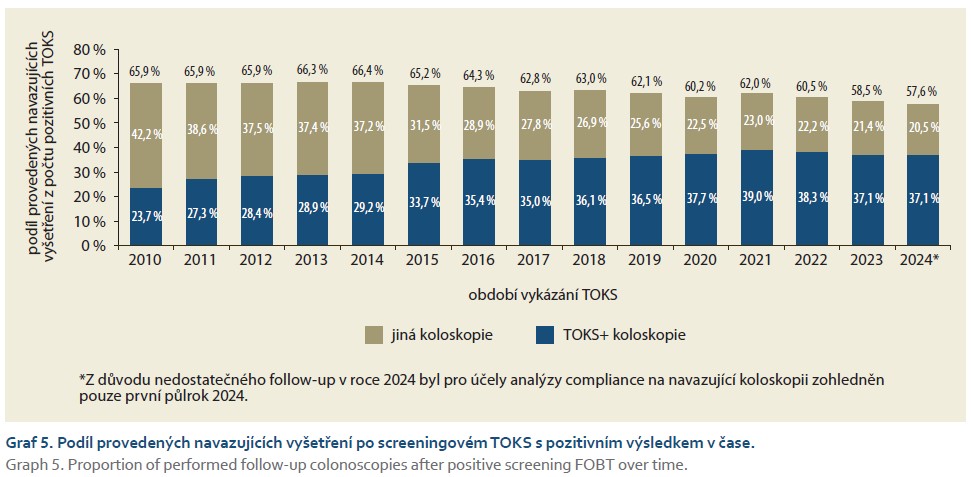
Podíl provedených navazujících vyšetření z počtu pozitivních screeningových TOKS se pohybuje dlouhodobě okolo 60 %, ovšem v čase mírně klesá. V roce 2024 odpovídal tento podíl necelým 58 % (graf 5).
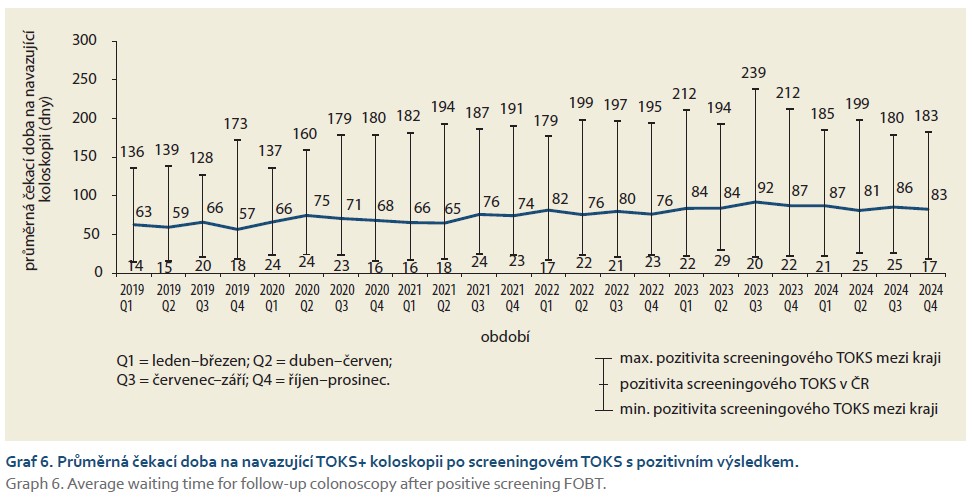
Od roku 2020 sledujeme postupný nárůst průměrné čekací doby na navazující TOKS+ koloskopii po pozitivním screeningovém TOKS. V posledních kvartálech se průměrná čekací doba ustálila okolo 3 měsíců (graf 6). V posledním kvartále roku 2024 odpovídala průměrně 83 dnům.
Diskuze
Incidence i mortalita KRK v České republice od zavedení screeningového programu významně poklesly. Z hlediska hodnocení jeho efektivity je vedle snížení mortality zvláště podstatný právě pokles incidence. Hlavním cílem screeningu kolorekta totiž není pouze včasný záchyt již vzniklého karcinomu, ale především odhalení a odstranění prekancerózních lézí (adenomů), které by se v budoucnu mohly vyvinout v invazivní nádor. Tento dlouhodobý trend ukazuje na příznivý vliv programu na populační zátěž KRK.
Přestože výsledky potvrzují efektivitu programu, nadále zůstává prostor pro zlepšení pokrytí cílové populace screeningem, které se již dlouhodobě pohybuje kolem 30 %. Pokud se zohlední 3letý interval screeningu a započítají se i diagnostické výkony, dosahuje tzv. úplné pokrytí přibližně 50 %. Klíčovou roli v programu hrají praktičtí lékaři a gynekologové, kteří své klienty aktivně oslovují, provádějí screeningový TOKS nebo vystavují žádanku na screeningovou koloskopii na pracovišti s uděleným statutem pro screeningovou koloskopii. K podpoře jejich zapojení slouží pravidelný reporting s přehledem základních ukazatelů týkajících se jejich pacientů v péči. Tyto informace jsou však dostupné pouze v souhrnné podobě a neposkytují detail o jednotlivých pacientech. Lékař tak často nemá jistotu, zda konkrétní osoba screening již absolvovala. Tento problém by mohl vyřešit sdílený zdravotní záznam (SZZ) připravovaný v rámci elektronizace zdravotnictví, který má umožnit přehled o provedených screeningových vyšetřeních konkrétního pacienta a sdílet tuto informaci v reálném čase mezi poskytovateli zapojených do daného screeningového programu. Další možnost představuje EZ karta spuštěná v polovině roku 2025. Ta obsahuje informace o všech screeningových a preventivních návštěvách pacienta a zároveň funguje jako nástroj pro připomenutí možnosti vstoupit do programu po dosažení cílového věku nebo blížícího se dalšího screeningového vyšetření.
Další oblastí, která v posledních letech představovala téma k odborné diskuzi, je pozitivita screeningového TOKS. V roce 2020 došlo k výraznému nárůstu pozitivity screeningového TOKS z původních 6–7 % na 10 %. Takto vysoká pozitivita přetrvávala i v následujících letech. Nárůst pozitivity pravděpodobně souvisel se zavedením kvantitativních imunochemických TOKS vyhodnocovaných pomocí POCT přístrojů v ordinacích praktických lékařů a gynekologů. Jedním z důvodu vysoké pozitivity bylo zřejmě používání různých typů analyzátorů s rozdílnými výsledky stanovení hemoglobinu ve stolici. Zvýšená pozitivita TOKS v roce 2020 vedla k prodloužení čekacích dob na navazující TOKS+ koloskopii, které se postupně ustálily na průměrných 3 měsících. Z tohoto důvodu bylo zavedeno provádění externího hodnocení kvality (EHK) jako podmínka pro kvalitní provádění analýzy hemoglobinu ve stolici, přičemž v rámci Věstníku MZD č. 11/2023 byla vydána Úprava Věstníku MZ ČR č. 1/2009, v jejímž rámci byl tento Věstník doplněn [9]. Konkrétně byla upřesněna textace týkající se EHK, hodnota cut-off a také byla doplněna informace o každoroční povinnosti předávání souhrnných výsledků EHK na ÚZIS ČR. Je ovšem potřeba, aby výsledky této kontroly byly pravidelně monitorovány. Na začátku roku 2025 bylo vybraným lékařům rozesláno upozornění ohledně pozitivity screeningového TOKS v jejich ordinaci. Zároveň bylo zjišťováno, zda je u lékařů prováděno EHK. Dalším slabým místem programu, které bylo zjištěno na základě dat, je nízká účast osob s pozitivním screeningovým TOKS na navazující koloskopii. Podíl osob, kterým byla provedena navazující koloskopie, dosahuje dlouhodobě přibližně 60 %.
Závěrem lze shrnout, že analýza ukazuje na přínosy screeningu KRK v České republice, především v podobě snižující se incidence a mortality. Zároveň však upozorňuje na oblasti, které vyžadují další pozornost – zejména zvýšení pokrytí cílové populace, zajištění jednotné kvality laboratorních metod a zlepšení účasti na navazující koloskopii po pozitivním TOKS. Klíčovou roli v tomto procesu bude hrát elektronizace zdravotnictví, která umožní lépe propojit informace mezi poskytovateli a pacienty, a tím dále posílit efektivitu programu.
Případová studie 2: Posouzení změny věkové hranice vstupu do screeningu (BIA)
Materiál a metoda
Pro věkové kategorie 45–49 let; 50–54 let; 55–59 let; 60–64 let; 65–69 let; 70–74 let; 75+ let byl určen objem výkonů rozdělený do tří základních kategorií za roky 2023–2029:
- screeningový TOKS;
- preventivní koloskopie;
- navazující terapeutický výkon.
Pro určení bodové hodnoty jednotlivých skupin výkonů byly využity dva zdroje:
- seznam zdravotních výkonů;
- vyhláška č. 314/2024 Sb. (vyhláška o stanovení hodnot bodu, výše úhrad za hrazené služby a regulačních omezení pro rok 2025).
Pro rok 2023 byly náklady rozděleny dle typu vyšetření a věkových skupin. V dalším kroku byly sledovány celkové náklady pro čtyři základní scénáře vztažené ke změně věkového intervalu, a to:
- 1. stávající stav: osoby ve věku 50 a více let;
- 2. omezení horní věkové hranice: osoby ve věku 50–74 let;
- 3. změna horní i dolní věkové hranice: osoby ve věku 45–74 let;
- 4. snížení dolní věkové hranice: osoby ve věku 45 a více let.
Výsledky
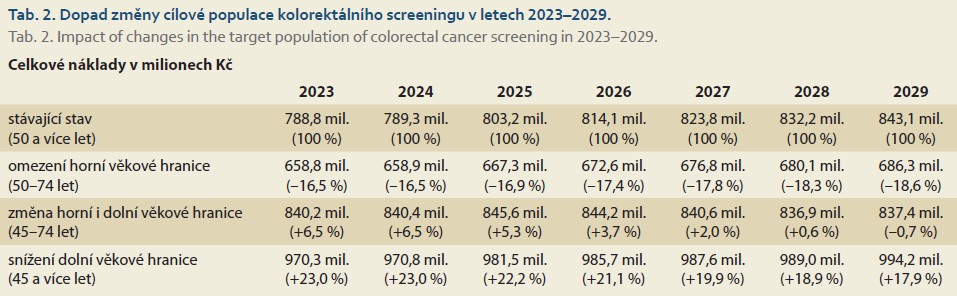
Při srovnání počtu vyšetřených osob u věkového intervalu 50 a více let a 45–74 let je zřejmé, že při zavedení druhého jmenovaného intervalu dojde v prvních letech k navýšení počtu vyšetřených osob ať už u screeningových TOKS, preventivních koloskopií, či navazujících terapeutických výkonů. Osoby ve věkové kategorii 75 a více let totiž méně často podstupují screeningové, potažmo TOKS+ koloskopie oproti mladším věkovým kategoriím. Na druhou stranu je u mladších osob nižší pozitivita screeningových TOKS, a tedy i nižší podíl pacientů odesílaných na následnou TOKS+ koloskopii. S ohledem na dřívější možnost podstoupení preventivní koloskopie (věk 45–49 let) taktéž poklesne počet provedených koloskopií v navazujících věkových kategoriích. Obdobně lze také počítat s poklesem počtu diagnostických koloskopií ve věkové kategorii 45–49 let, avšak na druhou stranu s nárůstem u věkové kategorie 75 a více let. Po rozvolnění intervalu na screeningový TOKS u věkové kategorie 50–54 let (změna je v platnosti již od roku 2025, tato data ale nejsou prozatím vyhodnocena) lze taktéž očekávat snížení ročního počtu provedených screeningových TOKS v dané věkové kategorii.
Jak však vyplývá z predikce středního vývoje populace od Českého statického úřadu, populace bude postupem času stárnout, což bude mít při srovnání stejných věkových kategorií opačný výsledek a počet vyšetřených osob bude v roce 2029 vyšší u věkové kategorie 50 a více let. Právě stárnutí populace se projeví i na vývoji celkových nákladů vynaložených na screeningové TOKS, preventivní koloskopie a navazující terapeutické výkony. V prvních letech po zavedení věkového intervalu 45–74 let by mělo dojít k navýšení nákladů o 5–6 % oproti situaci, kdy by zůstal věkový interval 50 a více let. V roce 2029 by však měl být trend opačný a celkové náklady budou o 0,7 % nižší. Podrobnější informace jsou k nahlédnutí v tab. 2.
Diskuze
V České republice jako jediné zemi EU není stanovena horní věková hranice pro kolorektální screening. Řada států se řídí doporučením rady EU a zavedla věkový interval 50–74 let. Některé státy však stanovily horní věkovou hranici výrazně pod 75 lety jako například Německo (65 let) či Polsko (64 let) [10]. Z důvodu zvyšující se incidence a mortality u osob mladších 50 let řada zemí zvažuje (Rakousko [11–14]), případně již schválila (USA [15–22], Austrálie [23,24]) snížení dolní věkové hranice na 45 let, přičemž dané snížení se jeví jako nákladově efektivní. V Portugalsku se převážně z důvodu nízké incidence ukázalo snížení dolní věkové hranice na 45 let jako neefektivní [25].
Spolu s rostoucím věkem osob narůstá i počet chronických onemocnění dané osoby. S tím souvisí skutečnost, že podíl úmrtí na KRK (C18–C20) u věkové kategorie 75 a více let je nižší než podíl úmrtí na KRK u osob ve věkové kategorii 45–49 let, která není obecně zatížena vyšším počtem dalších onemocnění. Alarmující je pak skutečnost, že v období 2018–2022 měly osoby ve věku 45–49 let nejvyšší zastoupení pokročilých karcinomů ze všech sledovaných věkových skupin.
Při změně věkového intervalu 50 a více let na 45–74 let by mělo v prvních letech po zavedení dojít k nárůstu počtu screeningových TOKS a preventivních koloskopií, jakož i navazujících terapeutických výkonů, jelikož mladší věkové kategorie se screeningu účastní ve větší míře než osoby ve věkové kategorii 75 více let. Zároveň je však potřeba připomenout, že v rámci modelu byly hodnoty pro věkovou kategorii 45–49 let odhadnuty na základě podílu osob s daným typem výkonu ve věkové kategorii 50–54 let. U mladších osob je nižší pozitivita screeningových TOKS, a tedy i nutnost odeslat pacienta na následnou TOKS+ koloskopii. S ohledem na dřívější možnost podstoupení preventivní koloskopie (věk 45–49 let) taktéž poklesne počet provedených koloskopií v navazujících věkových kategoriích. Obdobně lze také počítat s poklesem počtu diagnostických koloskopií ve věkové kategorii 45–49 let, avšak na druhou stranu s nárůstem u věkové kategorie 75 a více let. Po rozvolnění intervalu na screeningový TOKS u věkové kategorie 50–54 let lze taktéž očekávat snížení ročního počtu provedených screeningových TOKS v dané věkové kategorii.
Odhadovaný nárůst počtu vyšetření je v prvních letech po zavedení spojen i s vyššími náklady. Na základě projekce populace od Českého statistického úřadu však vyplývá, že populace bude postupem času výrazněji stárnout, což způsobí, že výdaje v roce 2029 by měly být při zavedení věkové kategorie 45–74 let nižší než při ponechání stávajícího stavu (50 a více let).
Závěr
Kvalitní a systematicky sbíraná data představují základní pilíř efektivního fungování screeningových programů. Umožňují nejen objektivní hodnocení dosažených výsledků a identifikaci problémových oblastí, ale také cílené zavádění opatření vedoucích k jejich zlepšení. Zároveň slouží jako podklad pro zdravotně-politická rozhodnutí, včetně ekonomických analýz a nastavení optimálních parametrů programu.
Představené případové studie ukazují, jak lze data využít v praxi – ať už pro monitorování kvality a optimalizaci jednotlivých procesů, nebo pro predikci ekonomických dopadů a podporu strategických rozhodnutí. Transparentní zpřístupňování dat směrem k odborné i laické veřejnosti navíc posiluje důvěru v celý program a podporuje aktivní zapojení poskytovatelů zdravotní péče.
Do budoucna je nezbytné udržet vysokou kvalitu sběru a analýzy dat a nadále posilovat jejich roli jako nástroje pro řízení a evaluaci screeningových programů.
Deklarace využití umělé inteligence
Při přípravě této práce byl použit nástroj ChatGPT (model GPT-5, OpenAI, 2025). Model byl použit k revizi gramatiky, stylistickým úpravám a překladu textu do anglického jazyka. Po použití tohoto nástroje autorka provedla kontrolu obsahu a přebírá za něj plnou zodpovědnost.
ORCID autorů
M. Ambrožová 0009-0002-3221-310X,
P. Dvořák 0000-0002-3107-6070,
R. Chloupková 0000-0002-4091-104X,
O. Ngo 0000-0003-0589-8991,
K. Hejduk 0000-0001-6215-4679,
L. Dušek 0000-0002-8589-4378,
O. Májek 0000-0002-0034-3084.
Doručeno/Submitted: 5. 9. 2025
Přijato/Accepted: 10. 9. 2025
Korespondenční autor
RNDr. Ondřej Májek, Ph.D.
Národní screeningové centrum
Ústav zdravotnických informací a statistiky ČR
Kounicova 688/26
602 00 Brno
Ondrej.Majek@uzis.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. MZČR. Standard při poskytování a vykazování výkonů screeningu nádorů kolorekta v České republice. 2024 [online]. Dostupné z: https://www.kolorektum.cz/res/file/legislativa/vestnik-01-09-crca.pdf.
2. Hejduk K, Mandelová L, Ngo O et al. Národní screeningové centrum. 2024 [online]. Dostupné z: https://www.uzis.cz/index.php?pg=centra--nsc.
3. Chloupková R, Benáček P, Ngo O et al. Národní screeningové centrum: datový portál screeningových programů. 2022 [online]. Dostupné z: https://nsc-data.uzis.cz/.
4. NZIP. Národní zdravotnický informační portál. 2025 [online]. Dostupné z: https://www.nzip.cz.
5. SVOD. Portál epidemiologie novotvarů v ČR. 2024 [online]. Dostupné z: https://www.svod.cz.
6. MZČR. Zápis z jednání Komise pro program screeningu kolorektálního karcinomu. 2025 [online]. Dostupné z: https://ppo.mzcr.cz/upload/files/zapisy-z-jednani-komise-krk-zapis-28-4-2025-683947a0483ad.pdf.
7. NSC. Program screeningu kolorektálního karcinomu. 2025 [online]. Dostupné z: https://www.kolorektum.cz.
8. Karsa L, Patnick J, Segnan N. European guidelines for quality assurance in colorectal cancer screening and diagnosis. 2010 [online]. Dostupné z: https: //data.europa.eu/doi/10.2772/1458.
9. MZČR. Oznámení ve věci úpravy Věstníku MZ ČR částka 1/2009 Standard při poskytování a vykazování screeningu nádorů kolorekta. 2023 [online]. Dostupné z: https: //mzd.gov.cz/oznameni-ve-veci-upravy-vestniku-mz-cr-castka-1-2009-standard-pri-poskytovani-a-vykazovani-screeningu-nadoru- kolorekta/.
10. Milcamps A, Alexandru A, Baldacchino S et al. Uncovering inequalities: colorectal cancer screening in Europe. 2024 [online]. Dostupné z: https: //publications.jrc.ec.europa.eu/repository/handle/JRC137531.
11. Gartlehner G, Schernhammer E, Lax SF et al. Screening for colorectal cancer: a recommendation statement of the Austrian National Committee for Cancer Screening. Wien Klin Wochenschr 2023; 135(17–18): 447–455. doi: 10.1007/s00508-023-02209-0.
12. Penz D, Waldmann E, Hackl M et al. Colorectal cancer and precursor lesion prevalence in adults younger than 50 years without symptoms. JAMA Netw Open 2023; 6(12): e2334757. doi: 10.1001/jamanetworkopen.2023. 34757.
13. Jahn B, Sroczynski G, Bundo M et al. Effectiveness, benefit harm and cost effectiveness of colorectal cancer screening in Austria. BMC Gastroenterol 2019; 19(1): 209. doi: 10.1186/s12876-019-1121-y.
14. Gsur A, Baierl A, Brezina S. Colorectal cancer study of Austria (CORSA): a population-based multicenter study. Biology (Basel) 2021; 10(8): 722. doi: 10.3390/biology10080722.
15. Wolf AM, Fontham ET, Church TR et al. Colorectal cancer screening for average-risk adults: 2018 guideline update from the American Cancer Society. CA Cancer J Clin 2018; 68(4): 250–281. doi: 10.3322/caac.21457.
16. Dangi-Grimella S. USPSTF: screening for colorectal cancer should start at 45. 2024 [online]. Dostupné z: https: //coloncancerfoundation.org/uspstf-screening-for-colorectal-cancer-should-start-at-45/.
17. Shaukat A, Kahi CJ, Burke CA et al. ACG clinical guidelines: colorectal cancer screening 2021. Am J Gastroenterol 2021; 116(3): 458–479. doi: 10.14309/ajg.0000000000001122.
18. Patel SG, May FP, Anderson JC et al. Updates on age to start and stop colorectal cancer screening: recommendations from the U.S. multi-society task force on colorectal cancer. Gastroenterology 2022; 162(1): 285–299. doi: 10.1053/j.gastro.2021.10.007.
19. Karsenti D, Tharsis G, Burtin P et al. Adenoma and advanced neoplasia detection rates increase from 45 years of age. World J Gastroenterol 2019; 25(4): 447–456. doi: 10.3748/wjg.v25.i4.447.
20. Mitsuhashi S, Azari J, Dioguardi V et al. Age matters: adenoma detection rates in average-risk screening patients aged 45 to 49 compared with those aged 50 to 54. J Clin Gastroenterol 2024; 58(9): 896–901. doi: 10.1097/MCG.0000 000000001953.
21. Bilal M, Holub J, Greenwald D et al. Adenoma detection rates in 45–49-year-old persons undergoing screening colonoscopy: analysis from the GIQuIC registry. Am J Gastroenterol 2022; 117(5): 806–808. doi: 10.14309/ajg.00000000000 01684.
22. Ladabaum U, Mannalithara A, Meester RGS et al. Cost-effectiveness and national effects of initiating colorectal cancer screening for average-risk persons at age 45 years instead of 50 years. Gastroenterology 2019; 157(1): 137–148. doi: 10.1053/j.gastro.2019. 03.023.
23. Australian government: department of health, disability and ageing. Lowered eligible age for bowel screening. 2024 [online]. Dostupné z: https: //www.health.gov.au/our-work/national-bowel-cancer-screening-program/about-the-national-bowel-cancer-screening-program/lowered-eligible-age.
24. Lew JB, Worthington J, Ge H et al. Re-evaluating population-level screening recommendations to address increasing early-onset colorectal cancer rates in Australia: a modelling study. ESMO Gastrointest Oncol 2025; 7(6): 100136. doi: 10.1016/j.esmogo.2025. 100136.
25. Currais P, Mão de Ferro S, Areia M et al. Should colorectal cancer screening in Portugal start at the age of 45 years? A cost-utility analysis. GE Port J Gastroenterol 2021; 28(5): 311–318. doi: 10.1159/000513592.