Úspěšné ošetření krvácejícího vředu duodena „over-the-scope“ klipem u pětiletého pacienta
David Klepárník1, Lumír Kunovský2,3,4, Přemysl Falt5, Břetislav Sobota1, Marie Rohanová1, Radka Drápalová1, Lenka Bakaj Zbrožková6, Eva Karásková1
+ Pracoviště
Souhrn
Krvácení do horní části trávicího traktu (UGIB – upper gastrointestinal bleeding) je závažnou až život ohrožující příhodou. V dětském věku je vředová choroba gastroduodena po erozivní gastritidě druhou nejčastější příčinou UGIB. Mezi rizikové faktory vzniku ulcerací patří infekce Helicobacter pylori (H. pylori) a užívání nesteroidních antiflogistik. Ve zvýšeném riziku jsou také pacienti v šokovém stavu a na umělé plicní ventilaci. Z infekčních příčin se kromě H. pylori mohou na rozvoji peptických ulcerací podílet infekce cytomegalovirem, virem herpes simplex nebo tuberkulóza. Vředová choroba může být projevem Crohnovy choroby, Zollinger-Ellisonova syndromu a dalších vzácněji se vyskytujících onemocnění. Prezentujeme kazuistiku 5letého chlapce se dvěma atakami melény, s kolapsovým stavem a zvracením krve. Endoskopicky byla nalezena ulcerace bulbu duodena s pahýlem cévy na spodině (Forrest IIa). Primární ošetření standardními endoklipy zavedenými pracovním kanálem endoskopu (TTS klip – through-the-scope clip) selhalo, stejně tak ošetření termickou metodou pomocí argon-plazma koagulace. Úspěšné ošetření vředu bylo dosaženo až s použitím over-the-scope klipu (OTSC). Vedle komentáře o použití OTSC u dětí je diskutována také etiologie potíží pacienta, od infekce H. pylori přes vliv probíhajících interkurentních infekcí s podáváním nesteroidních antiflogistik jako rizikového faktoru a z pohledu rozvoje UGIB až po vzácné a raritní příčiny.
Klíčová slova
peptická ulcerace, meléna, hemateméza, děti, endoskopie
Kazuistika
Prezentujeme kazuistiku 5letého chlapce (výška 120 cm; +1,26 SD; hmotnost 25 kg; +1,73 SD) s negativní rodinnou a sociální anamnézou, u kterého proběhlo perinatální období bez komplikací. Dítě bylo očkováno podle očkovacího kalendáře, prodělalo opakovaně záněty středouší. Chlapec byl dispenzarizován alergologem pro opakované respirační infekty. Od 3 let věku byl sledován psychiatrem pro diagnózu poruchy autistického spektra, bez medikace. Pro recidivující respirační infekce, otitidy a adenoidní vegetaci podstoupil v lednu 2024 adenotomii a implantaci ventilačních trubiček v celkové anestezii bez komplikací.
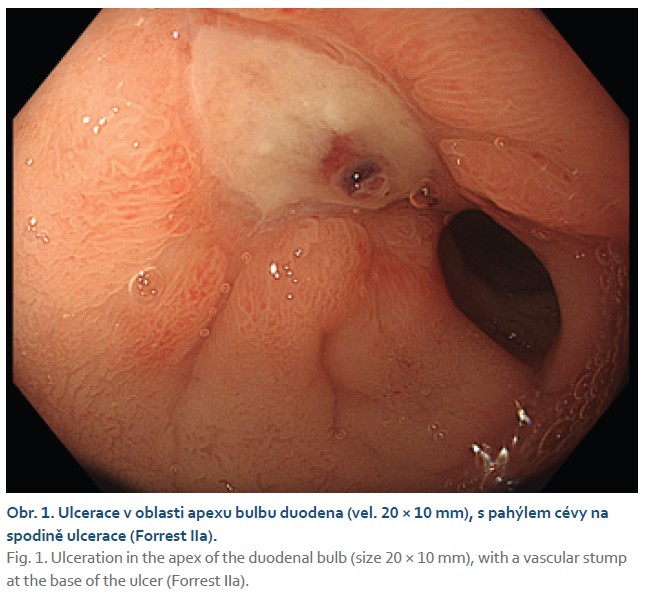
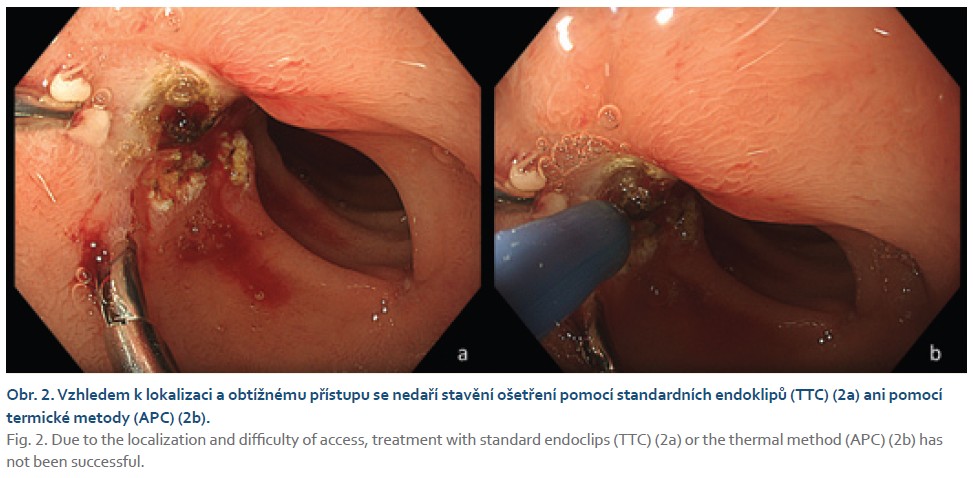
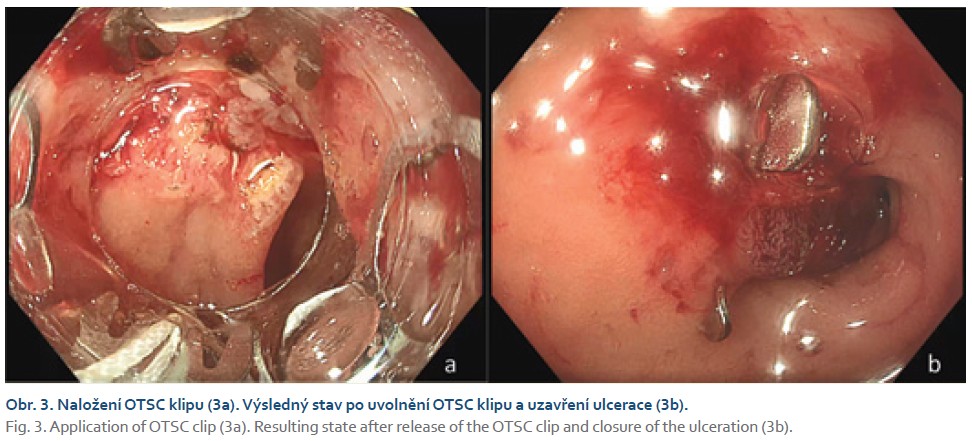
Akutní potíže pacienta začaly s příznaky kašle, rýmy a zvracení. Vyšetření v ordinaci praktického lékaře pro děti odhalilo zánět středního ucha a tonzilitidu (byl pozitivní Streptest, kultivační vyšetření z krku provedeno nebylo). Podána byla antibiotická terapie cefalosporiny 2. generace. Během domácího léčení chlapec ale nadále zvracel. Zvratky byly bez příměsi krve. Stolice byla až 10krát denně, rovněž bez krve, bez melény. Pátý den obtíží pacient dokonce krátce ztratil vědomí. Šestý den nemoci rodiče s dítětem opět navštívili praktického lékaře. Po odchodu z ordinace chlapec znovu krátce zkolaboval. Následně byl přijat k hospitalizaci na jednotku intenzivní a resuscitační péče Dětské kliniky Fakultní nemocnice Olomouc. Byla zjištěna hypotenze (tlak 78/ 46 mmHg, norma vzhledem k věku > 90/ 55 mmHg) a puls 110/ min. Vzhledem ke kolísající úrovni vědomí byl pacient zaintubován a byla zavedena umělá plicní ventilace. Břicho bylo měkké, volně prohmatné, bez známek peritoneálního dráždění, v pleně bylo ale pozorováno větší množství melenózní stolice. V laboratorních odběrech jsme zjistili těžkou anemii (hemoglobin 49 g/ l, norma 115– 135 g/ l), hyponatremii (natrium 123 mmol/ l, norma 133– 140 mmmol/ l), hypoosmolalitu (osmolalita 262 mosmol/ kg, norma 276– 301 mosmol/ kg) a mírnou elevaci C-reaktivního proteinu (CRP 13 mg/ l, norma ≤ 5 mg/ l). Další sérový biochemický profil byl v normě. Úvodní tekutinovou resuscitaci a katecholaminovou podporu následovalo podání transfuze erytrocytární masy, kontinuální intravenózní podání inhibitorů protonových pump (PPI – proton pump inhibitors) a amoxicilin/ klavulanát. Akutní endoskopie ukázala mnohočetné eroze na sliznici žaludku, bez nálezu vředu či jiného významného zdroje krvácení. Během následujícího období došlo po doplnění tekutin a substituci erytrocytů ke stabilizaci stavu, meléna se již neopakovala, pacient byl nekomplikovaně po 2 dnech extubován. Doplnili jsme scintigrafické vyšetření k vyloučení Meckelova divertiklu, které bylo negativní. V léčbě PPI jsme pokračovali do 7. dne a následně 11. den hospitalizace byla umožněna dimise s plánem časné ambulantní kontroly. Rodiče byli poučeni, aby v případě opakování potíží, zejména melény, ihned přivezli dítě zpět do nemocnice. Za 7 dní se doma meléna objevila znovu a chlapec byl ihned přijat zpět do nemocnice. Po přijetí byl oběhově stabilní a hladina hemoglobinu byla 96 g/ l, což přibližně odpovídalo hodnotě při dimisi. Za 2 hod od hospitalizace začal pacient náhle zvracet čerstvou krev. Aktuální hodnota hemoglobinu signifikantně klesla na 78 g/ l. Akutní gastroskopie (druhá v pořadí) zjistila slizniční eroze v žaludku a především nalezla v bulbu duodena ulceraci o velikosti 20 × 10 mm s pahýlem cévy na její spodině (Forrest IIa) (obr. 1). Na protilehlé straně bulbu byla patrná druhá menší ulcerace o velikosti 5 mm (Forrest III). Vzhledem k lokalizaci ulcerace se nepodařilo ošetřit ulceraci standardními endoklipy zavedenými pracovním kanálem endoskopu (TTS klip – through-the-scope clip). Aplikovány byly celkem dva TTS klipy, ale klip vždy vyjel kanálem v opačné pozici, než byla céva, a ani manipulací endoskopem se nepodařilo klipy umístit na pahýl cévy (obr. 2a). Následovalo použití termické metody pomocí argon-plazmové koagulace, které bylo rovněž neúspěšné, a navíc poté začalo z pahýlu cévy prosakovat krvácení (obr. 2b). Po rozvaze endoskopista nakonec použil over the scope clip (OTSC Clip 11/ 6a, OVESCO Endoscopy AG, Tuebingen, Německo), zavedení OTSC klipu do duodena bylo bez obtíží, následně se vřed podařilo OTSC klipem definitivně ošetřit (obr. 3a, b). Po výkonu byl pacient na umělé plicní ventilaci, s přechodnou katecholaminovou podporou. Podána byla jedna erytrocytární masa, kontinuální intravenózní PPI a amoxicilin/ klavulanát. V mikrobiologických odběrech jsme zjistili pozitivitu PCR viru chřipky A, dále sérologickou pozitivitu IgM protilátek proti Mycoplasma pneumoniae. Z toho důvodu byl do terapie přidán klaritromycin. Další průběh byl příznivý, 3. den po atace byl chlapec extubován a postupně perorálně realimentován.
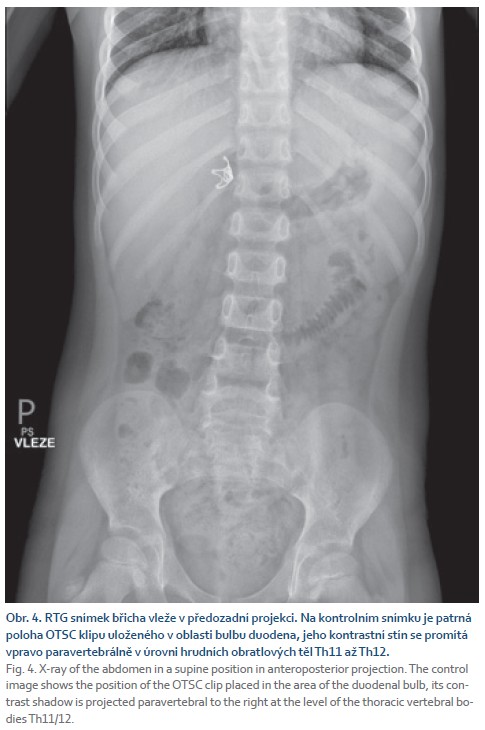
V odstupu 4 týdnů od původního ošetření bylo zjištěno, že OTSC neodešel per vias naturales, podle rentgenového vyšetření byla jeho lokalizace stále v duodenu (obr. 4). Kontrolní endoskopické vyšetření ukázalo klip in situ v bulbu duodena a pseudopolypózně utvářenou okolní tkáň. K extrakci OTSC bylo nutné nejprve na dvou místech klip přerušit pomocí remOVE DC Cutteru (OVESCO Endoscopy AG, Tuebingen, Německo). Poté byly oba vzniklé fragmenty uvolněny grasperem z hypertrofické pseudopolypózní sliznice a následně endoskopicky pomocí overtube krytí šetrně extrahovány. Po extrakci klipu byla ověřena volná průchodnost standardního gastroskopu přes bulbus do D2 duodena a následně byly odebrány bioptické vzorky sliznice k histologickému zhodnocení z bulbu duodena, antra žaludku, angulární řasy a těla žaludku a výkon byl ukončen. Histologický nález z duodena neprokázal malabsorpční syndrom ani jiné patologie, v žaludku byla patrna nenápadná lymfocytární celulizace bez aktivity a nebyly zjištěny tyčinkovité bakterie typu Helicobacter pylori (H. pylori).
V rámci pátrání po etiologii potíží jsme na prvním místě zvažovali infekci H. pylori. Nicméně z provedených vyšetření byl negativní antigen H. pylori ve stolici a pouze lehce pozitivní ureázový test odebraný při endoskopii. Histologické vyšetření během akutních endoskopií provedeno nebylo. I přes téměř negativní výsledky jsme se rozhodli případnou H. pylori infekci přeléčit. Proběhla 14denní eradikační léčba kombinací klaritromycin, amoxicilin/ klavulanát a omeprazol. Biochemický profil neodhalil patologii. Sérologie na celiakii byla negativní. Dále jsme odebrali sérovou hladinu gastrinu 61,58 mU/ l (norma 28– 185) s normální hodnotou. Negativní byl také screening onkomarkerů CE antigen 0,8 µg/ l (norma ≤ 4,7 µg/ l), CA 19-9 4,9 kIU/ l (norma ≤ 34 kIU/ l), neuronspecifická enoláza 10,5 µg/ l (norma ≤ 16,3 µg/ l) a chromogranin A 37,31 µg/ l (norma ≤ 101 µg/ l). Ultrasonografie břicha včetně dopplerovského mapování neodhalila patologii včetně případných známek portální hypertenze. Pacient je dále sledován v pediatrické gastroenterologické ambulanci, léčen PPI s plánovanou detrakcí dávek až k úplnému vysazení. Je v klinicky dobrém stavu, bez anemizace v krevním obraze.
Diskuze
Krvácení do horní části zažívacího traktu (UGIB) je potenciálně život ohrožujícím stavem. U dětí je nejčastější příčinou erozivní gastritida (33,5 %) následovaná duodenálními (23,2 %) a žaludečními (9 %) ulceracemi, duodenálními erozemi (3,8 %), erozivní ezofagitidou (3,5 %), jícnovými varixy (2,4 %) a Malloryho-Weissovým syndromem (0,8 %). Mezi další příčiny patří ulcerace po podávání nesteroidních antiflogistik, ingesce cizího tělesa a u malých kojenců alergie na bílkovinu kravského mléka [1]. Zatímco u dospělých jsou peptické ulcerace relativně častým problémem, u dětí se s touto diagnózou setkáváme méně často. Literární data uvádějí výskyt vředové choroby gastroduodena u 3,4 % endoskopovaných dětí [2] a incidence krvácení z peptické ulcerace je mezi 0,5 a 4,4/ 100 000 [3].
Nejčastější příčinou vředové choroby je infekce H. pylori [2]. Mezi další rizikové faktory patří starší věk (netýká se dětí), kouření a užívání nesteroidních antiflogistik [3]. Stresové ulcerace mohou vzniknout u pacientů v šokovém stavu, na umělé plicní ventilaci, tzv. Cushingovy vředy u pacientů s intrakraniální lézí a Curlingovy vředy při závažných poraněních mozku. Z infekčních příčin se kromě H. pylori může na rozvoji peptických ulcerací podílet cytomegalovirus, virus herpes simplex nebo tuberkulóza. Vředová choroba může být dále projevem Crohnovy choroby, Zollinger-Ellisonova syndromu, syndromu krátkého střeva, sarkoidózy, mastocytózy, eozinofilní gastroenteritidy nebo hyperparatyreózy [4].
U našeho pacienta byly při první endoskopii nalezeny četné erozivní změny na sliznici žaludku, bez známek „nodulárního“ postižení sliznice žaludku (při event. H. pylori infekci?). Nález v bulbu duodena byl hodnocen jako negativní. Lze diskutovat, zda erozivní změny v žaludku vznikly následkem opakovaného zvracení, nebo se primárně jednalo o gastropatii při probíhající respirační infekci, a/ nebo podávání ibuprofenu jako antipyretika. Zjištěn byl hraničně pozitivní ureázový test, ale následný odběr stolice na H. pylori antigen byl negativní. I přes ne zcela jasný průkaz H. pylori jsme se vzhledem k závažnosti klinického stavu pacienta rozhodli pro adekvátní terapii H. pylori infekce. Při druhé gastroskopii byl kromě erozivních změn na sliznici žaludku nalezen zdroj krvácení z ulcerace bulbu duodena. Významně nejistá diagnóza H. pylori infekce otevřela další diskuzi o etiologii potíží. Chlapec byl v průběhu respirační infekce léčen ibuprofenem, což může být rizikovým faktorem rozvoje UGIB [5]. Další možnou příčinu lze vidět v probíhajícím infekčním onemocnění. Souvislost streptokokové infekce a UGIB je v literatuře popsána spíše ve smyslu rozvoje těžké streptokokové sepse a meningitidy po endoskopickém výkonu na horním GIT [6]. Byl také popsán vztah infekce Streptocuccus anginosus a rozvoje superficiální gastritidy s následnou progresí do karcinomu žaludku. Nicméně v tomto případě autoři dávají chronickou infekci tímto streptokokem do souvislosti s rozvojem metaplastických a dysplastických změn sliznice žaludku, podobně jako u H. pylori infekce [7]. U našeho pacienta tedy souvislost se streptokokovou infekcí spíše nepředpokládáme. Z virových infekcí byl rozvoj UGIB literárně popsán u infekce virem covidu-19 (1,5– 3 % hospitalizovaných pacientů s covidem-19), kde se krvácení dává do souvislosti s povšechnou gracilitou sliznic při zánětu. Při endoskopických nálezech byly zjištěny zejména erozivní změny nebo ulcerace [8]. Vyšetření PCR na covid-19 bylo u našeho pacienta negativní. Další infekcí, která může vzácně stát za rozvojem erozí a ulcerací horního zažívacího traktu, je infekce cytomegalovirem, a to jak u imunokompromitovaných, tak imunokompetentních jedinců [9]. U našeho pacienta byla při druhé atace krvácení zjištěna infekce chřipkou A. Lze dohledat popis případů dětí s infekcí chřipky a UGIB, kdy převažujícím endoskopickým nálezem byla erozivní gastritida [10], ale popsáno je také masivní krvácení z duodenální ulcerace u jednoročního dítěte [11]. Náš pacient měl současně v séru prokázány IgM protilátky proti Mycoplasma pneumoniae. V literatuře je mykoplazmová infekce popsána ve vztahu k rozvoji protein-loosing gastroenteropatie, nikoli v souvislosti s UGIB [12].
V další diferenciálně diagnostické rozvaze byla u našeho pacienta sérologicky vyloučena celiakie (negativní protilátky proti endomysiu, tkáňové transglutamináze a normální sérová hladina imunoglobulinu A) a rovněž biopsie odebrané z duodena nesvědčily pro známky celiakie. Chlapec nemá klinické příznaky případného nespecifického střevního zánětu. Rozvoj Zollinger-Elissonova syndromu je u dětí velmi vzácný. U našeho pacienta byla zjištěna normální hladina gastrinu.
Endoskopické ošetření krvácející ulcerace bulbu duodena u našeho pacienta bylo obtížné. Nakonec byl k endoskopické hemostáze použit OTSC. Jeho použití v pediatrii bylo poprvé popsáno Wrightem k uzávěru gastrokutánní píštěle po extrakci gastrostomie u šesti dětí, z nichž nejmladšímu bylo 5 let [13]. V roce 2018 popsali japonští autoři úspěšné použití OTSC u 4letého pacienta s masivním krvácením ulcerace bulbu duodena [14]. Sérii jedenácti dětí (věk 3,9– 16,8 let), u nichž byl použit OTSC, popsali také američtí autoři při krvácení z peptických ulcerací, krvácení po polypektomii a sfinkterotomii [15]. Mezi další indikace OTSC patří ošetření anastomotických ulcerací nebo perforací žaludku [16]. Nejčastěji byl OTSC použit po selhání jiné formy endoskopické hemostázy, podobně jako u našeho pacienta. V posledním období však bylo diskutováno i jeho využití v první linii terapie [17].
Závěr
Kazuistika popisuje velmi závažně probíhající krvácení z ulcerace v bulbu duodena u 5letého chlapce. Endoskopicky se nezdařilo primární ošetření standardními endoklipy zavedeným pracovním kanálem endoskopu ani pomocí termické metody argon-plazma koagulace. Úspěšná hemostáza byla dosažena až s použitím OTSC klipu. Etiologie potíží u pacienta nebyla zcela objasněna. Zřejmě se na potížích podílelo více faktorů, možná je infekce H. pylori či kombinace vlivu interkurentní respirační infekce.
ORCID autorů
D. Klepárník 0009-0008-1027-6349,
L. Kunovský 0000-0003-2985-8759,
P. Falt 0000-0001-8843-4716,
M. Rohanová 0000-0002-0628-1486,
R. Drápalová 0009-0005-8707-0435,
E. Karásková 0000-0001-9580-2302.
Doručeno/ Submitted: 14. 7. 2025
Přijato/ Accepted: 30. 7. 2025
Korespondenční autorka
doc. MU Dr. Eva Karásková, Ph.D.
Dětská klinika
LF UP a FN Olomouc
Zdravotníků 248/ 7
779 00 Olomouc
eva.karaskova@fnol.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Sur LM, Armat I, Sur G et al. Practical aspects of upper gastrointestinal bleeding in children. J Clin Med 2023; 12(8): 2921. doi: 10.3390/ jcm 12082921.
2. Ecevıt ÇÖ, Özgenç F, Yüksekkaya HA et al. Peptic ulcer disease in children: an uncommon disorder with subtle symptomatology. Turk J Gastroenterol 2012; 23(6): 666– 669. doi: 10.4318/ tjg.2012.0562.
3. Brown K, Lundborg P, Levinson J et al. Incidence of peptic ulcer bleeding in the US pediatric population. J Pediatr Gastroenterol Nutr 2012; 54(6): 733– 736. doi: 10.1097/ MPG.0b0 13e31824fb7f9.
4. Kliegman RM, St Geme JW, Blum NJ et al. Nelson Textbook of pediatrics. Philadelphia: Elsevier 2025: 2305– 2308.
5. Zádorová Z. Nesteroidní antiflogistika v gastroenterologii. Med Praxi 2010; 7(12): 466– 468.
6. Carley NH. Streptococcus salivarius bacteremia and meningitis following upper gastrointestinal endoscopy and cauterization for gastric bleeding. Clin Infect Dis 1992; 14(4): 947– 948. doi: 10.1093/ clinids/ 14.4.947.
7. Guo F, Li L, Li L. Streptococcus anginosus: a new pathogen of superficial gastritis, atrophic gastritis and gastric cancer. Biomol Biomed 2024; 24(5): 1040– 1043. doi: 10.17305/ bb.2024. 10705.
8. Cappell MS, Friedel DM. Gastrointestinal bleeding in COVID-19-infected patients. Gastroenterol Clin North Am 2023; 52(1): 77– 102. doi: 10.1016/ j. gtc.2022.10.004.
9. You GR, Park SY, You HS et el. Clinical characteristics of cytomegalovirus disease of the upper gastrointestinal tract: a 10-year multicenter retrospective study. Korean J Helicobacter Up Gastrointest Res 2023; 23(4): 294– 301. doi: 10.7704/ kjhugr.2023.0054.
10. Armstrong KL, Fraser DK, Faoagali JL. Gastrointestinal bleeding with influenza virus. Med J Aust 1991; 154(3): 180– 182. doi: 10.5694/ j. 1326-5377.1991.tb121025.x.
11. Ishimoto K, Yoshimaru K, Uchida Y et al. Massive bleeding from a duodenal ulcer in a child with influenza infection: a case report of endoscopic findings. DEN Open 2022; 3(1): e155. doi: 10.1002/ deo2.155.
12. Roca EC, Vivas RF, Belda MT. A gastrointestinal complication of mycoplasma infection to take into account. An Pediatr 2019; 91(3): 199– 200. doi: 10.1016/ j. anpedi.2018. 07.002.
13. Wright R, Abrajano C, Koppolu R et al. Initial results of endoscopic gastrocutaneous fistula closure in children using an over-the-scope clip. J Laparoendosc Adv Surg Tech A 2015; 25(1): 69– 72. doi: 10.1089/ lap. 2014.0379.
14. Kondo T, Mori H, Kobara H et al. Application of over-the-scope clip for massive duodenal ulcer bleeding in a 4-year-old boy weighing 7.8 kg. Endoscopy 2018; 50(2): E46– E47. doi: 10.1055/ s-0043-120520.
15. Tran P, Carroll J, Barth BA et al. Over the scope clips for treatment of acute nonvariceal gastrointestinal bleeding in children are safe and effective. J Pediatr Gastroenterol Nutr 2018; 67(4): 458– 463. doi: 10.1097/ MPG.0000000000 002067.
16. Sharma S, Barakat M, Urs A et al. Applicability, efficacy, and safety of over-the-scope clips in children. Gastrointest Endosc 2022; 95(3): 489– 499. doi: 10.1016/ j. gie.2021.10.011.
17. Soriani P, Biancheri P, Bonura GF et al. Over-the-scope clip as first-line treatment of peptic ulcer bleeding: a multicenter randomized controlled trial (TOP Study). Endoscopy 2024; 56(9): 665– 673. doi: 10.1055/ a-2303-4824.