Příprava střeva před koloskopickým vyšetřením – srovnání kvality očisty střeva a tolerance pacienty u několika očistných přípravků
Jindra Reissigová1, Milan Lukáš2
+ Pracoviště
Souhrn
Kvalitní příprava střeva před koloskopickým vyšetřením je zásadním předpokladem pro bezpečné a efektivní endoskopické vyšetření tlustého střeva. Analýza 758 případů z jednoho centra potvrdila, že dělená příprava je nejvhodnějším postupem, jakým docílit kvalitní přípravu. Podání očistné přípravy střeva s obsahem simethiconu významně snižuje pravděpodobnost vzniku bublin a zpěněného obsahu v lumen střeva. Pacienti preferují nízkoobjemová projímadla s dobrou palatabilitou.
Klíčová slova
koloskopie, očista střeva, střevní příprava
Úvod
Dokonalá příprava střeva před koloskopickým vyšetřením je zásadním předpokladem pro to, aby endoskopické vyšetření proběhlo bezpečně, bez většího postprocedurálního diskomfortu a aby přineslo kvalitní informace. Bez nadsázky lze říci, že dobrá příprava střeva je rozhodující pro celkový výsledek endoskopického vyšetření. Při hodnocení kvality center pro screeningovou koloskopii se vedle jiných ukazatelů, jakými jsou ADR (adenoma detection rate), podíl totálních koloskopií z celkového počtu screeningových koloskopií a počtu provedených výkonů v průběhu kalendářního roku, bere v úvahu také informace, jaký je podíl nemocných, kteří dosáhli dokonalé přípravy střeva. Tento údaj je dalším a zásadním ukazatelem kvality poskytované péče. Podle doporučených ukazatelů kvality by podíl nemocných s dokonalou přípravou střeva před screeningovým koloskopickým vyšetření měl být > 90 % ze všech provedených vyšetření. Bohužel situace není ideální a při poslední evaluaci v roce 2021 byl ze 187 center pro screeningovou koloskopii v ČR u 15 % center podíl nedokonalé přípravy střeva > 10 % [1]. Vedle zkušenosti vyšetřujícího lékaře a pečlivosti provedeného vyšetření, která je také definována časem při vysouvání přístroje po dosažení dna céka a terminálního ilea, je zajištění dokonalého přehledu na sliznici tlustého střeva naprosto nutnou podmínkou. Kvalita dosažené očisty střeva se hodnotí podle různých klasifikačních systémů, nejčastěji se využívá Bostonské skóre [2]. Celé tlusté střevo je v něm rozděleno do třech segmentů na pravý tračník, levý tračník a transverzum. V každém ze segmentů se hodnotí kvalita dosažené očisty ve čtyřstupňové škále od 0 do 3. Vyšší hodnota značí lepší přípravu střeva, stupeň 3 vyjadřuje dokonalou přípravu střeva. Součet všech tří segmentů udává celkovou hodnotu kvality přípravy, přičemž hodnoty 7–9 charakterizují kvalitní přípravu střeva.
Jaké jsou požadavky na očistné prostředky, které se používají při přípravě střeva před koloskopickým vyšetřením? Měly by mít spolehlivý purgativní účinek, nesmí mít jakýkoli vliv na endoskopický (makroskopický) vzhled sliznice a také nesmí vyvolávat histologické změny ve sliznici, nesmí měnit složení tělesných tekutin a neměly by vyvolávat diskomfort nebo dokonce bolesti břicha v průběhu přípravy střeva. Aplikace a příprava projímadla by měla být snadno proveditelná, tak aby přípravu zvládl každý pacient, a přípravek by měl mít přijatelnou palatabilitu [3,4].
V současné době jsou na našem trhu dostupné přípravky třech rozdílných typů. První jsou látky, jejichž purgativní efekt je založen na osmotickém efektu polyetylenglykolu (makrogol 3350 nebo 4000). V této skupině můžeme ještě rozlišit přípravky s vysokým objemem (4 litry) a přípravky s objemem nižším (2 litry), v nichž je pro posílení laxativního efektu přidána ještě facilitující laxativní komponenta (askorbát sodný, citráty nebo sulfátové soli). Výhodou přípravku z druhé skupiny je nejen menší objem, ale také přijatelná palatabilita. Druhým typem jsou přípravky založené na sulfátech (sulfát sodný, hořečnatý nebo draselný), s nižším objemem (zpravidla 2 litry). Třetím typem preparátů jsou nízkoobjemová projímadla, jejichž základem jsou citráty, k nimž je přidána facilitující komponenta v podobě pikosulfátu sodného a oxidu hořečnatého. Tento typ preparátů je oblíbený pacienty především pro malý objem a výbornou palatabilitu, nicméně dostatečný přísun čirých tekutin nejméně ve 2 litrech je naprosto zásadní k dosažení kvalitní přípravy střeva.
Cílem sledování v Klinickém centru ISCARE a. s. bylo posoudit kvalitu přípravy tlustého střeva před koloskopickým vyšetřením mezi čtyřmi nejvíce užívanými přípravky k očistě střeva, a sice: přípravky Fortrans, Moviprep, Clensia a Picoprep. Posouzení účinnosti a tolerance jednotlivých přípravků bylo založeno na hodnocení endoskopistou a také na základě dotazníku vyplněného pacientem.
Soubor pacientů a metodika
Do sledování byli zařazeni pacienti, kteří se podrobili v Klinickém centru ISCARE a. s. koloskopickému vyšetření v rámci screeningu kolorektálního karcinomu (31 % ze všech probandů), nebo pro sledování idiopatického střevního zánětu, nebo pro vyšetření určité střevní symptomatologie v době od února 2021 do května 2022. Pacienti před vyšetřením vyplnili dotazník, zda příprava byla dělená, nebo nedělená, jaká byla tolerance přípravku ve čtyřech stupních od nepřijatelné až po bezproblémovou, jaké množství přípravku pacient vypil (od 25 do 100 %) a zda se objevily nějaké obtíže v průběhu očistné přípravy.
Statistické metody
Závislost kategorizovaných proměnných byla vyhodnocena chí-kvadrát testem nebo Fisherovým exaktním testem, pokud alespoň jedna tzv. očekávaná četnost byla < 5. Vliv věku (< 50 let, ≥ 50 let), pohlaví, druhu přípravy, množství přípravku, způsobu přípravy a screeningu na kvalitu očisty, na množství bublin ve střevě a na toleranci pacienta se vyhodnocoval ordinální logistickou regresí. Předpoklad ordinální logistické regrese o proporcionalitě šancí byl testován Brantovým-Waldovým testem.
Výsledky
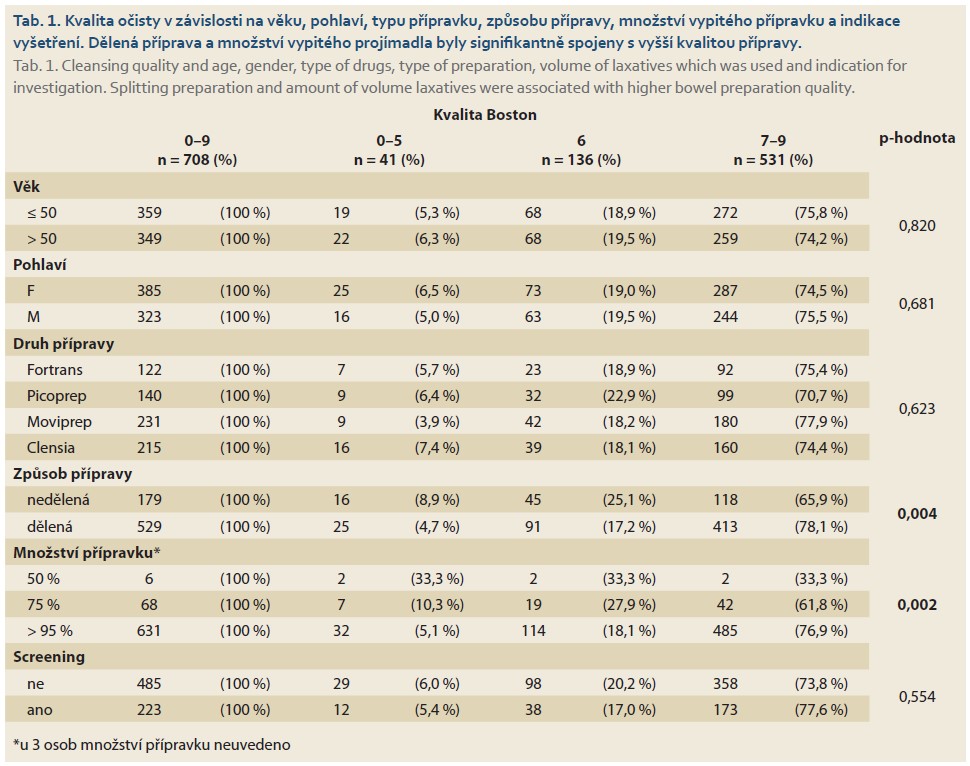
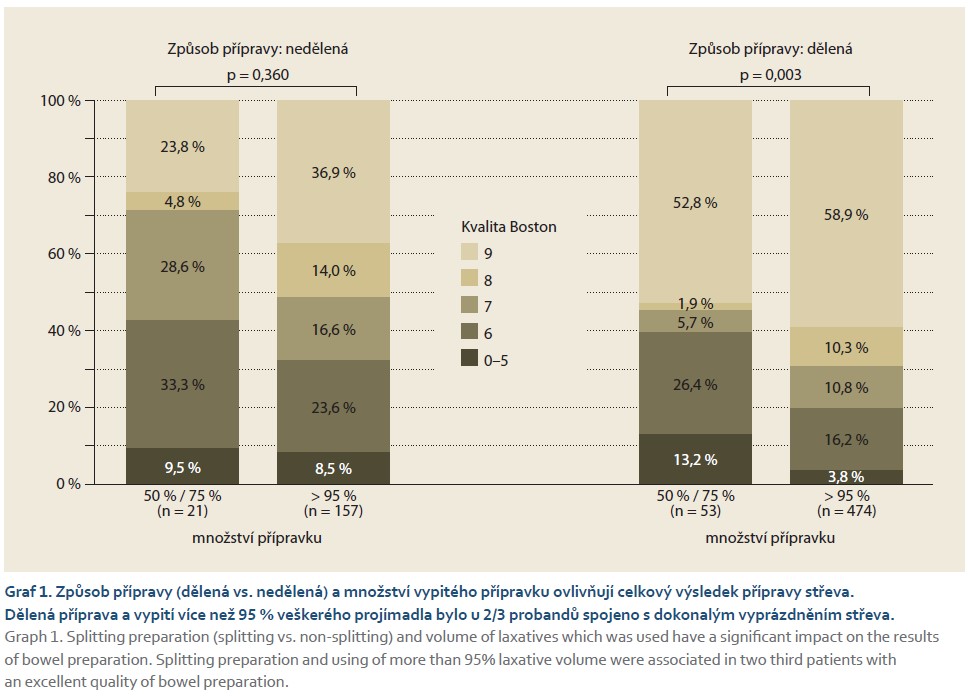
Z celkového počtu 758 osob nebyla kvalita Bostonského skóre uvedena u 50 osob. Závislost kvality očisty (0–5, 6, 7–9) na věku, pohlaví, druhu a způsobu přípravy, množství přípravku a screeningu uvádí tab. 1. Z uvedených veličin mělo významný vliv na vysokou kvalitu očisty (Boston 7–9) množství vypitého přípravku a způsob přípravy (graf 1). To potvrdila i vícerozměrná analýza, vliv všech proměnných byl testován simultánně. Pokud byla příprava dělená, byla ve srovnání s nedělenou vyšší šance, že pacient bude mít kvalitnější očistu. S nižším množstvím vypitého přípravku se snižovala šance na kvalitnější očistu, nicméně bylo zjištěno jen 6 osob s 50% množstvím vypitého přípravku. Podobné závěry jako výše uvedené platí i pro kvalitu očisty pravého tračníku, transverza a levého tračníku.
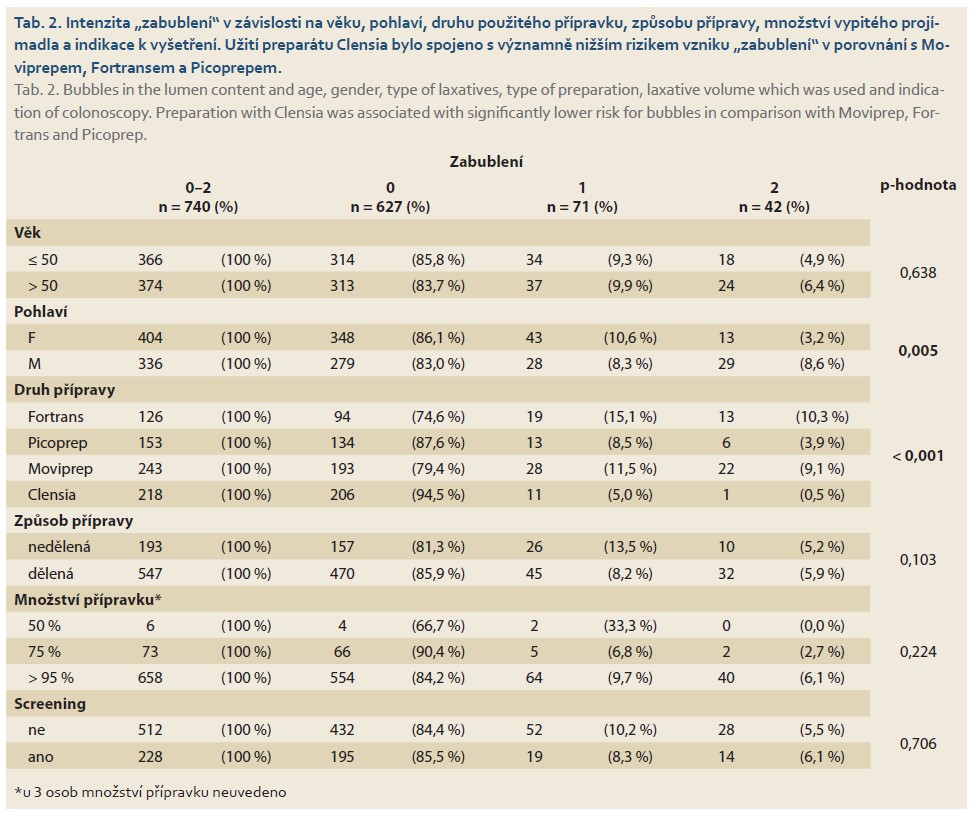
Na intenzitě přítomnosti bublin („zabublení“) mělo vliv pohlaví a druh přípravy, pokud každá veličina byla hodnocena nezávisle (tab. 2). Při simultánním testování měl významný vliv na „zabublení“ pouze druh přípravy. Přípravky Picoprep, Moviprep a Fortrans měly vyšší riziko vzniku „zabublení“ než přípravek Clensia.
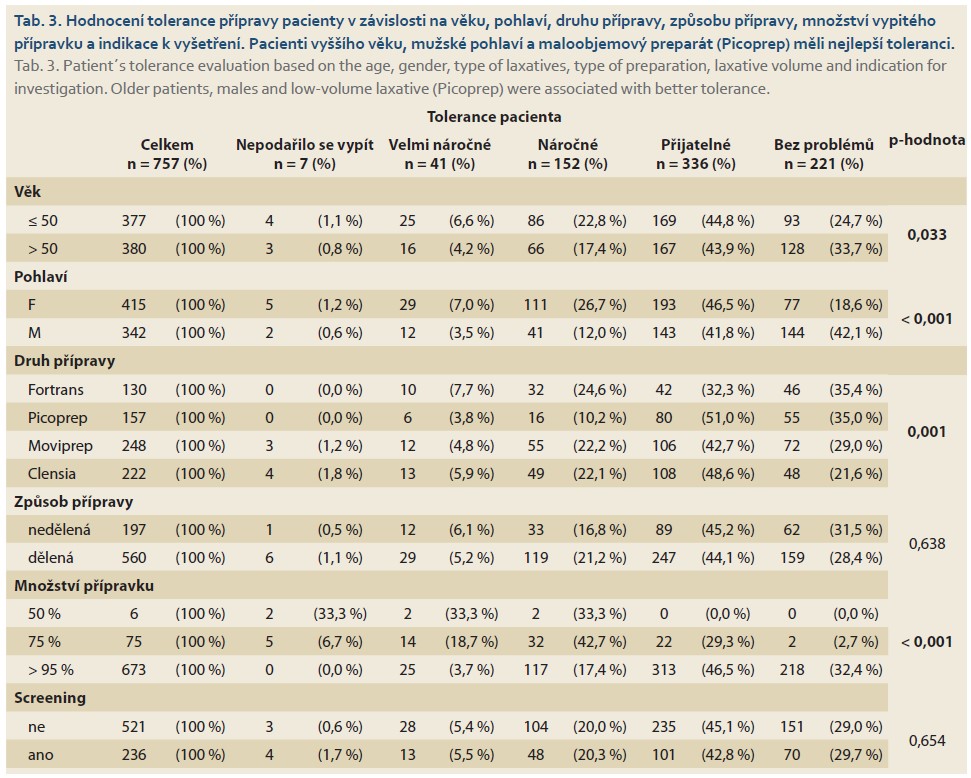
Tolerance pacienta (tab. 3) významně závisela na věku (starší pacienti měli lepší toleranci), na pohlaví (muži měli lepší toleranci), na druhu přípravy (Picoprep vykazoval lepší toleranci) a na množství přípravku (menší množství vypitého přípravku u přípravků s horší tolerancí).
Diskuze
Nedokonalá příprava střeva před koloskopickým vyšetřením je spojena s několikanásobně vyšším rizikem přehlédnutí adenomových polypů, je také hlavním limitem pro to, aby vyšetření bylo dokončeno intubací céka, a je spojena s vyšším rizikem postprocedurálního diskomfortu pro pacienta [5]. Minimální standard doporučovaný ESGE (Europen Society of Gastrointestinal Endoscopy) je, aby 90 % a více provedených vyšetření bylo na pracovišti provedeno u pacientů s dokonalou přípravou střeva [3,4]. Dokonalá příprava střeva je podmíněna řádnou edukací pacientů s ohledem na dietu a provedení vlastní přípravy. Několik kontrolovaných studií potvrdilo, že informovanost a edukace pacientů ohledně přípravy střeva a dodržování dietních opatření využívající nejen standardní instruktáž od zdravotnických pracovníků, ale také různé moderní techniky, jako je zaslání „push notifikací“ na mobilní telefon, využití videa a sociálních medií, byla u takto edukovaných pacientů spojena ve vysokém procentu s dokonalou přípravu střeva [4]. Hodnocení přípravy střeva před koloskopickým vyšetřením je rutinní součástí každého protokolu a je nutnou informací o provedené koloskopii. K tomuto účelu se využívají různá klasifikační kritéria k posouzení úrovně dosažené očisty střeva. Velmi jednoduché je tzv. Bostonské klasifikační schéma (PBRS – Boston Bowel Preparation Scale), které jsme také využili v naší studii [6,7]. Předložená práce sumarizuje výsledky přípravy střeva v jednom klinickém pracovišti a na relativně velkém souboru nemocných (n = 758 probandů) a potvrdila známá fakta. Dělená příprava je jednoznačně spojena s lepším výsledkem a vyšší kvalitou očisty střeva. Podle doporučení ESGE by druhá dávka projímadla měla být podána do 5 hodin před začátkem vyšetření tak, aby příprava byla dokončena nejpozději 2 hodiny před začátkem vyšetření. Pro endoskopistu jsou bariérou pro úspěšně provedené vyšetření především zbytky stolice v tlustém střevě, které brání dokonalému přehlédnutí sliznice a zvyšují riziko přehlédnutí některých plošných lézí nebo malých adenomů. Bylo potvrzeno, že horší nebo nedokonalá střevní příprava (BBPS ≤ 6) vede také k prodloužení času koloskopického výkonu, k vyšší nutnosti insuflace a je spojena s vyšším výskytem postprocedurálního diskomfortu. V souladu s doporučeními ESGE jsme v našem souboru nenašli zásadní rozdíly v účinnosti mezi jednotlivými hodnocenými preparáty Fortrans (4 litry PEG) vs. Moviprep (2 litry PEG + askorbát sodný) vs. Clensia (2 litry PEG + magnesium citrát + simethicon) vs. Picoprep (300 ml magnesium citrát + piskosulfát sodný) [4,8]. Použitý typ přípravku neměl rozhodující vliv na dosaženou očistu střeva, naproti tomu provedení správné dělené přípravy s dodržením dopití čirými tekutinami a vypití celého objemu projímadla jsou významné podmínky k tomu, aby byly odstraněny střevní zbytky kompletně a sliznice byla dostatečně přehledná. Naproti tomu přítomnost bublin (vznik „zabublení“), tedy přítomnost drobných i větších bublin, především v pravém tračníku představuje druhého nepřítele pro endoskopujícího lékaře. Řešení „zabublení“ není nepřekonatelným problémem a intenzivním oplachováním nebo aplikací simethiconu lze v průběhu endoskopie tento problém odstranit. V tomto případě se ale ukázalo, že podání preparátu Clensia, který obsahuje simethicon, je několikanásobně účinnější na snížení rizika vzniku bublin především v pravém tračníku v porovnání s ostatními hodnocenými preparáty. Klinické zkušenosti i výsledky předloženého sledování ukazují, že naopak Fortrans byl se vznikem „zabublení“ spojen s největším rizikem. Probandi mladší 50 let měli celkově častější projevy intolerance očistných přípravků v porovnání s probandy staršími 50 let. Vysvětlení může být v tom, že u mladších nemocných je vyšší dráždivost trávicí trubice, s vyšším napětím střevní stěny, což může vést k horší toleranci při vypití většího množství projímadla. Nebyl zjištěn zásadní rozdíl v přípravě střeva u pacientů, kteří jsou asymptomatičtí a jsou vyšetřováni z indikace screeningové koloskopie, od pacientů symptomatických nebo od nemocných s idiopatickými střevními záněty [9].
ORCID autorů
M. Lukáš ORCID 0000-0002-1463-3840,
J. Reissigová ORCID 0000-0002-5402-699X.
Doručeno/Submitted: 12. 6. 2023
Přijato/Accepted: 15. 6. 2023
prof. MUDr. Milan Lukáš, CSc., AGAF
Klinické a výzkumné centrum pro střevní záněty
Klinické centrum ISCARE a. s. a 1. LF UK v Praze
Českomoravská 19
190 00 Praha 9
milan.lukas@email.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Chaloupková R, Ngo O, Suchánek Š et al. Program kolorektálního screeningu v České Republice – hodnocení výkonnosti center za tok 2021. Gastroent Hepatol 2022; 76(5): 379–385. doi: 10.48095/ccgh2022379.
2. Lai EJ, Calderwood AH, Doros G et al. The Boston preparation scale: a valid and reliable instrument for colonoscopy – oriented research. Endoscopy 2009; 69(3): 620–625. doi: 10.1016/ j.gie.2008.05.057.
3. Hassan C, Bretthauer M, Kaminski MF et al. Bowel preparation for colonoscopy: European Gastrointestinal Endoscopy (ESGE) Guideline. Endoscopy 2013; 45(2): 142–150. doi: 10.1055/s-0032-1326186.
4. Hassan C, East J, Radealli F et al. Bowel preparation for colonoscopy: European Society of Gastrointestinal Endoscopy (ESGE) Guideline – Update 2019. Endoscopy 2019; 51(8): 775–794. doi: 10.1055/a-0959-0505.
5. Falt P, Urban O, Suchánek Š et al. Doporučené postupy České gastroenterologické společnosti ČLS JEP pro diagnostickou a terapeutickou koloskopii. Gastroent Hepatol 2016; 70(6): 523–538. doi: 10.14735/amgh2016csgh.info19.
6. Vepřeková G, Suchánek Š, Martínek J et al. Zavoral M: Příprava střeva ke kolonoskopii. Gastroent Hepatol 2012; 66(1): 57–62.
7. Kmochová K, Zavoral M, Suchánek Š. Střevní příprava před koloskopií – existuje optimální příprava? Gastroent Hepatol 2019; 73(5): 392–397. doi: 10.14735/amgh2019392.
8. Kmochová K, Grega T, Vojtěchová G et al. Porovnání roztkou sulfátových solí a polyetylénglykolu v efektivitě střevní přípravy před koloskopií – randomizovaná a zaslepená studie. Gastroenterol Hepatol 2018; 72(5): 397–400. doi: 10.14735/amgh2018397.
9. Lukáš M. Příprava tlustého střeva u pacientů s idiopatickými střevními záněty před koloskopickými/kolografickými (MR/CT) vyšetřeními. Stanovisko IBD pracovní skupiny. Gastroent Hepatol 2013; 67(5): 438–440.