Výskyt a rizikové faktory přehlédnutého karcinomu v horní části zažívacího traktu 2013–2023: retrospektivní observační studie
Jakub Langner1, Ivana Mikoviny Kajzrlíková Orcid.org 1, Petr Vítek2, Barbora Hořavová 3, Martin Chrostek Orcid.org 4
+ Pracoviště
Souhrn
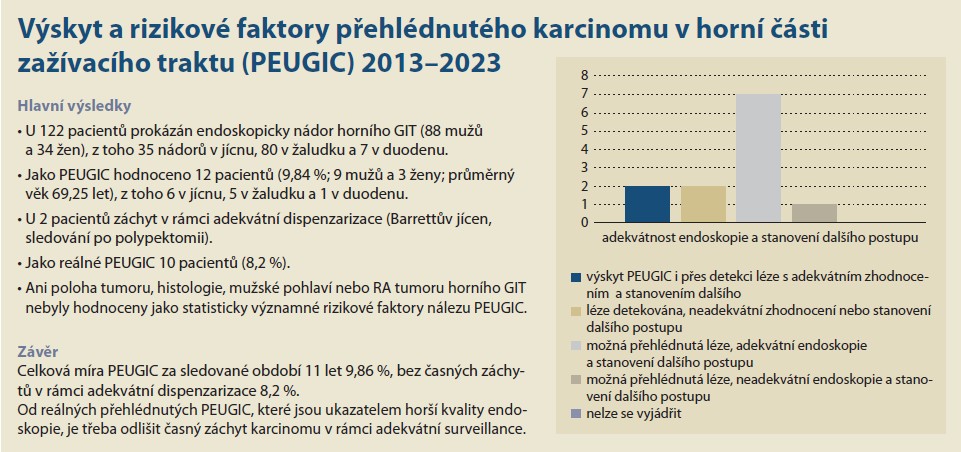
Úvod: PEUGIC (post-endoscopy upper gastrointestinal cancer) je definován jako karcinom v horní části gastrointestinálního traktu (GIT), kterému v době diagnózy předcházela v posledních 3 letech horní endoskopie, která tento karcinom neprokázala. Dle doporučení České gastroenterologické společnosti je míra PEUGIC důležitým parametrem kvality endoskopie a neměla by přesahovat 10 %. Cílem této práce bylo zhodnotit výskyt a rizikové faktory PEUGIC v Nemocnici ve Frýdku-Místku v období 2013–2023. Metodika: Jedná se o retrospektivní analýzu všech pacientů s diagnostikovaným nádorem horního zažívacího traktu od ledna 2013 do prosince 2023. Sledovanými údaji byl výskyt rodinné anamnézy (RA) nádoru horního GIT, indikace prováděné gastroskopie, poloha a histologický typ nádoru a terapie. K výpočtu rizikových faktorů PEUGIC byl použit chí-kvadrát test a Fisherův exaktní test: p < 0,05 bylo považováno za signifikantní. Výsledky: Za sledované období zde bylo provedeno celkem 22 727 gastroskopií a bylo diagnostikováno 122 pacientů s nádorem horního GIT (88 mužů a 34 žen), z toho 35 nádorů jícnu, 80 žaludku a 7 duodena. Rodinnou anamnézu tumoru horního GIT udávalo deset pacientů. Jako PEUGIC bylo hodnoceno dvanáct pacientů (9,84 %; 9 mužů a 3 ženy, průměrný věk 69,25 let), z toho šest v jícnu, pět v žaludku a jeden v duodenu. U dvou pacientů se jednalo o záchyt v rámci adekvátní dispenzarizace (Barrettův jícen, sledování po polypektomii). Jako reálné PEUGIC můžeme tedy hodnotit deset pacientů (8,2 %). Ani lokalizace tumoru, histologie, mužské pohlaví nebo RA tumoru horního GIT nebyly hodnoceny jako statisticky významné rizikové faktory nálezu PEUGIC. Závěr: Celková míra PEUGIC byla na našem pracovišti za sledované období 11 let 9,86 %, bez časných záchytů v rámci adekvátní dispenzarizace to bylo 8,2 %. Od reálných přehlédnutých PEUGIC, které jsou ukazatelem horší kvality endoskopie, je třeba odlišit časný záchyt karcinomu v rámci adekvátní surveillance.
Klíčová slova
gastrointestinální nádory, nádory jícnu, nádory žaludku, indikátory kvality, časná detekce nádoru
Úvod
Incidence zhoubných nádorů jícnu dlouhodobě roste. V roce 2021 jich bylo v České republice diagnostikováno celkem 2001 [1]. U zhoubných nádorů (ZN) žaludku je trend incidence opačný, a to díky snížení prevalence infekce Helicobacter pylori, zlepšení socioekonomických podmínek a změně ve stravovacích návycích [2,3]. Z hlediska klinického stadia bylo v období 2017–2021 zachyceno 61 % nově diagnostikovaných ZN jícnu v pozdních stadiích (klinické stadium III a IV), u ZN žaludku to bylo 55 %. Pozdní diagnostika úzce souvisí s nepříznivou prognózou těchto onemocnění, což dosvědčuje hodnota 5letého relativního přežití, která je u těchto nádorů 14,9 %; resp. 34,4 % [1]. Včasná diagnóza umožňuje zahájení účinné léčby v raných stadiích, což významně zvyšuje šanci na úspěšné vyléčení a snižuje mortalitu.
V posledních letech byla věnována značná pozornost otázce kvalitní koloskopie, což vedlo k zavedení standardizovaných postupů a důrazu na kontrolu kvality vyšetření. Naproti tomu gastroskopie zůstávala v tomto ohledu poněkud opomíjená, ačkoli správně provedené vyšetření má zásadní vliv na časný záchyt závažných onemocnění horní části trávicího traktu.
Tato myšlenka se již projevila ve většině evropských doporučení včetně těch českých, které se shodují, že by všechna endoskopická pracoviště měla sledovat výskyt těch případů karcinomu jícnu a žaludku, u nichž předcházelo v posledních 3 letech gastroskopické vyšetření, které tuto nemoc neprokázalo. Karcinomy splňující tato kritéria nazýváme PEUGIC (post-endoscopy upper gastrointestinal cancer). Podíl PEUGIC ze všech zjištěných karcinomů by neměl přesáhnout 10 % a měly by být analyzovány příčiny, které vedly k jednotlivým případům [4,5]. Jedná se tedy o indikátor kvality endoskopie horního gastrointestinálního traktu (GIT).
Cílem naší práce bylo zhodnotit výskyt a rizikové faktory PEUGIC v Nemocnici ve Frýdku-Místku za období 11 let.
Metodika
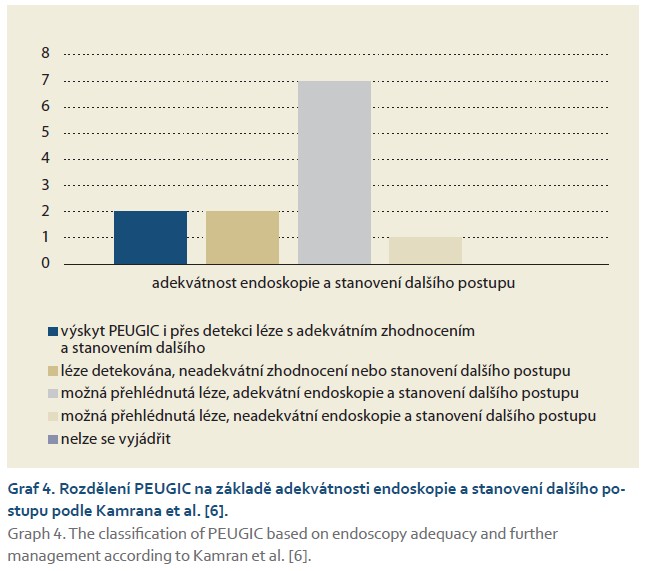
Jedná se o retrospektivní observační analýzu pacientů, kteří podstoupili horní endoskopii v Nemocnici ve Frýdku-Místku v období od roku 2013 do roku 2023. Informace o malignitách byly získány z registru oddělení patologie Nemocnice ve Frýdku-Místku. Jednalo se o novotvary zachycené v celé nemocnici, na interním i chirurgickém oddělení. Data byla následně extrahována z elektronické zdravotnické dokumentace nemocničního informačního systému a zahrnovala údaje týkající se rodinné anamnézy, indikace k provedení vyšetření, lokalizace nádoru, histologie, metody léčby a dalšího postupu. Dalším bodem byla analýza hlavních příčin. Jednotlivé případy přehlédnutého karcinomu byly rozděleny dle metodiky publikované Kamranem et al. (a jinými autory) do pěti kategorií na základě adekvátnosti endoskopie a stanovení dalšího postupu, a to na:
- 1. výskyt PEUGIC i přes detekci léze s adekvátním zhodnocením a stanovením dalšího postupu;
- 2. detekovanou lézi, ale s neadekvátním zhodnocením nebo stanovením dalšího postupu;
- 3. možná přehlédnutou lézi s adekvátní endoskopií a stanovením dalšího postupu;
- 4. možná přehlédnutou lézi s neadekvátní endoskopii a stanovením dalšího postupu;
- 5. případy, ke kterým se nelze vyjádřit [6].
Statistická analýza dat byla provedena pomocí chí-kvadrát testu, který byl využit pro analýzu kategoriálních dat. V případech, kdy očekávané četnosti byly < 5, byl použit Fisherův exaktní test. Hladina statistické významnosti byla stanovena na p < 0,05.
Výsledky
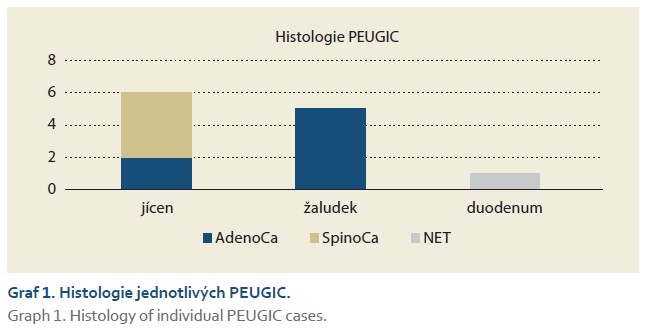
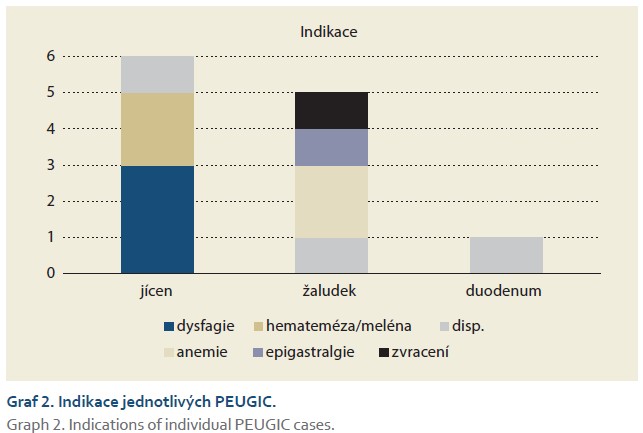
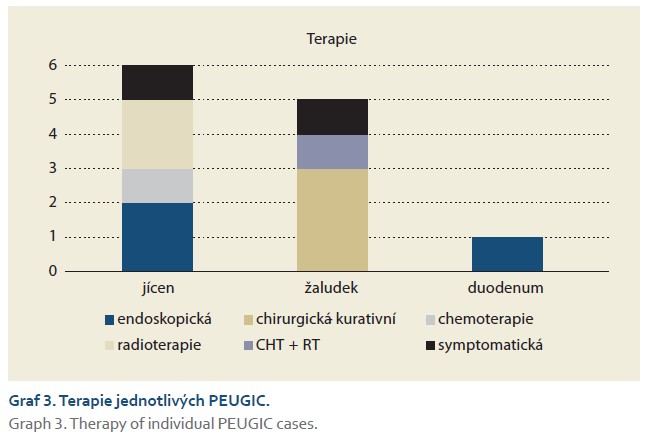
Za výše zmíněné sledované období bylo v našem zařízení provedeno celkem 22 727 gastroskopii, z toho bylo diagnostikováno celkem 122 pacientů se ZN horního GIT (88 mužů a 34 žen), 35 nádorů bylo v jícnu, 80 v žaludku a 7 v duodenu. RA tumoru horního GIT udávalo deset pacientů. Jako PEUGIC bylo hodnoceno 12 pacientů (9,84 %; 9 mužů a 3 ženy, průměrný věk 69,25 let), z toho šest zhoubných nádorů se nacházelo v jícnu, pět v žaludku a jeden v duodenu. U dvou pacientů se jednalo o záchyt v rámci adekvátní dispenzarizace, a to v případě Barrettova jícnu a stavu po polypektomii. Jako reálné PEUGIC můžeme tedy hodnotit deset pacientů (8,2 %). V oblasti jícnu byla míra výskytu PEUGIC 17,14 % (6/35), v oblasti žaludku 6,25 % (5/80) a v duodenu 14,3 % (1/7). Histologicky u žaludku dominoval adenokarcinom, u jícnu byly identifikovány čtyři z šesti případů jako spinocelulární karcinom, doplňoval to pak jeden NET duodena (graf 1). Nejčastější indikací pro provedení horní endoskopie byla v oblasti žaludku anemie, v jícnu pak dysfagie (graf 2). Přehlédnuté karcinomy se v žaludku většinou řešily chirurgicky – kurativně, zatímco v duodenu a jícnu byly nádory převážně řešeny endoskopicky a radioterapií (graf 3). Analýzou rizikových faktorů pro vznik PEUGIC jsme zjistili, že ani poloha tumoru (jícen p = 0,086; žaludek p = 0,065; duodenum p = 0,525), histologie (adenokarcinon p = 0,332; spinocelulární karcinom p = 0,402; neuroendokrinní tumor p = 0,25), mužské pohlaví (p = 0,815) nebo RA tumoru horního GIT (p = 0,335) nebyly statisticky významné rizikové faktory pro vznik PEUGIC. Kategorizací PEUGIC na základě adekvátnosti endoskopie a stanovení dalšího postupu jsme zjistili, že nejčastěji (sedm případů) se jednalo o možnou přehlédnutou lézi s adekvátní endoskopií a stanovením dalšího postupu (graf 4).
Diskuze
Gastroskopie je klíčovou diagnostickou a terapeutickou metodou v gastroenterologii. Kvalita provedení tohoto vyšetření má zásadní dopad na správnou diagnostiku, účinnost léčby i bezpečnost pacienta a to je již zmíněno ve většině světových doporučení [5]. Doporučení České gastroenterologické společnosti stanovují základní parametry kvality gastroskopie a zahrnují aspekty přípravy pacienta, samotného provedení výkonu, dokumentace i následné péče [4]. Jejich obsah lze snadno najít na stránkách České gastroenterologické společnosti a vzhledem k vysoké kvalitě zpracování není cílem tohoto článku je podrobněji analyzovat. Má ale dodržování těchto doporučení bezprostřední vliv na míru přehlédnutých karcinomů v horním GIT?
V recentní britské populační retrospektivní studii Kamrana et al., kteří analyzovali data ze 106 557 endoskopií, bylo identifikováno celkem 8,5 % PEUGIC. Mezi jednotlivými poskytovateli služeb byly až trojnásobné rozdíly (míra PEUGIC se pohybovala od 5 do 13 %), což naznačuje významnou variabilitu v kvalitě a postupech endoskopie [7]. Častější výskyt PEUGIC byl u poskytovatelů nezapojených do akreditačního procesu. Faktory, jako je řádné školení, zkušenosti endoskopisty a způsoby sedace, jsou spojeny s nižší mírou PEUGIC [8]. Standardizace těchto postupů by mohla pomoci snížit rozdíly a zlepšit celkovou kvalitu endoskopie.
Vyšší míra PEUGIC byla rovněž spojena se diagnózami, které jsou asociovány se ZN v horní části GIT, jako je Barrettův jícen, žaludeční atrofie a jícnové vředy [7]. To naznačuje, že někteří endoskopisté mohou přehlížet časné známky nádoru nebo prekancerózních stavů. Existuje významná souvislost mezi zkušenostmi endoskopistů a mírou PEUGIC. Práce Kamrana et al. zjistila negativní korelaci mezi průměrným ročním počtem provedených endoskopií a mírou PEUGIC přičitatelnou technickým faktorům [6]. To znamená, že čím více výkonů endoskopisté ročně provádějí, tím nižší bývá jejich míra PEUGIC.
Na druhou stranu data z Anglie ukazují, že mezi roky 2009 a 2018 nedošlo navzdory technickým pokrokům ke snížení míry PEUGIC [7,9], naopak byl zaznamenán statisticky signifikantní nárůst (z 8,4 na 8,9 %). To naznačuje spíše systémová selhání než nedostatky jednotlivých poskytovatelů. Studie se opírají o retrospektivní databáze, které postrádají informace o některých faktorech nezávislých na endoskopistech, např. chyby ve zpracování bioptického vzorku či špatného odečtu patologa, se kterými je také třeba počítat [10]. To omezuje možnost určit kvalitu endoskopie jako jediný faktor přispívající k PEUGIC.
Na rozdíl od naší studie prokázali Kamran i další autoři přítomnost řady rizikových faktorů, mezi jinými ženského pohlaví, mladšího věku a polymorbidity [7,11,12]. To lze vysvětlit relativně malým vzorkem pacientů v naší analýze. Pacienti s polymorbiditami mohou podstupovat častěji endoskopická vyšetření pro nesouvisející diagnózy, a navíc komorbidity často komplikují interpretaci příznaků, což zvyšuje riziko přehlédnutí karcinomu. Vysvětlení pro vyšší riziko u mladších pacientů bychom pak mohli hledat v nižší pravděpodobnosti manifestace alarmujících symptomů [13].
Studie Kamrana et al. rovněž nezapočítávala karcinomy duodena. Jako důvod se jeví možná technická limitace ve smyslu neschopnosti vyšetřit druhou část duodena [7].
Při sledování PEUGIC nastává etická otázka, zda má pacient právo být informován o přehlédnutí karcinomu. Právo být informován není v českém etickém kodexu Ministerstva práce a sociálních věcí explicitně stanoveno [14], můžeme ho ale najít v Evropském kodexu práv pacientů [15]. Informovanost a transparentnost zvyšuje důvěru mezi zdravotnickými pracovníky a pacienty. Na druhou stranu taková informace může pacienta nebo jeho osoby blízké poškodit, a to způsobeným stresem a ztrátou důvěry v postupy lékaře [16].
Klíčovým aspektem ve sledování PEUGIC, a tedy kvality horní endoskopie, je analýza hlavních příčin [17]. Ta je podstatná pro kategorizaci případů PEUGIC podle toho, zda byly léze při úvodní endoskopii detekovány a adekvátně posouzeny. Tento proces pomáhá identifikovat oblasti ke zlepšení, jako je nedostatečné hodnocení lézí nebo naplánování dalšího postupu. V naší práci jsme použili metodiku publikovanou Kamranem et al., v níž rozděluje jednotlivé případy přehlédnutého karcinomu do pěti kategorií na základě adekvátnosti endoskopie a stanovení dalšího postupu, a to na:
- 1. výskyt PEUGIC i přes detekci léze s adekvátním zhodnocením a stanovením dalšího postupu;
- 2. detekovanou lézi, ale s neadekvátním zhodnocením nebo stanovením dalšího postupu;
- 3. možná přehlédnutou lézi s adekvátní endoskopií a stanovením dalšího postupu;
- 4. možná přehlédnutou lézi s neadekvátní endoskopii a stanovením dalšího postupu;
- 5. případy, ke kterým se nelze vyjádřit [6].
V naší práci jsme zjistili, že vhodně provedenou endoskopií a správně naplánovaným postupem bylo možné předejít 25 % případů PEUGIC (graf 4). Kamran et al. ve svém výzkumu zabývajícím se systémem pro analýzu hlavních příčin identifikovali těchto případů až 71 % [6]. Je však nutné poznamenat, že Kamran et al. ve svých metodikách nemyslí na časné karcinomy, které byly detekovány v rámci adekvátní dispenzarizace. V naší studii byly takové nádory detekovány dva (Barrettův jícen a stav po polypektomii). Během sledování byly dodrženy všechny doporučené postupy, výkon prováděl zkušený endoskopista s dostatkem času pro vyšetření. Dle názoru autorů se o přehlédnutý karcinom, tak jak ho chápe stávající definice, nejedná. Otázkou k diskuzi je, zda oddělit tyto případy časných lézí zachycených při adekvátní dispenzarizaci z definice PEUGIC tak, aby míra PEUGIC odrážela reálnou kvalitu gastroskopického vyšetření na daném pracovišti.
Závěrem lze říct, že podrobná analýza dává cennou příležitost k efektivnímu zlepšování dovedností endoskopisty v detekci a diagnostice zhoubných nádorů GIT. V České republice zatím téma kvalitní endoskopie horního GIT nerezonuje dostatečně, naši práci je tak možné vnímat jako první vlaštovku na poli vzrůstajícího zájmu o tuto problematiku.
Limitací studie je relativně nízký počet pacientů vyšetřených v jednom endoskopickém centru a retrospektivní sledování.
V této práci jsme prokázali, že celková míra PEUGIC byla na našem pracovišti za sledované období 11 let < 10 %, bez započítání časných záchytů karcinomu v rámci adekvátní dispenzarizace to bylo 8,2 %. Skutečně přehlédnuté případy PEUGIC, které jsou indikátorem kvality endoskopie, je třeba odlišit od časných záchytů karcinomu v rámci adekvátního sledování.
ORCID autorů
J. Langner 0009-0009-9570-4468,
I. Mikoviny Kajzrliková 0000-0001-6824-5440,
P. Vítek 0000-0001-5796-9128,
B. Hořavová 0000-0002-9309-3730,
M. Chrostek 0000-0002-2040-9415.
Doručeno/Submitted: 3. 4. 2025
Přijato/Accepted: 30. 4. 2025
Korespondenční autor
MUDr. Jakub Langner
Interní oddělení
Beskydské Gastrocentrum
Nemocnice ve Frýdku-Místku p. o.
El. Krásnohorské 321
738 01 Frýdek-Místek
langnerj@nemfm.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Krejčí D, Mužík J, Dušek L. Novotvary 2019–2021 ČR 2023. [online]. Dostupné z: chrome-extension: //efaidnbmnnnibpcajpcgl clefindmkaj/https: //www.uzis.cz/res/f/008447/ novotvary2019-2021.pdf.
2. Sebesta C, Sebesta CG, Sebesta MC et al. How the fight against stomach cancer can be won: decline in incidence of gastric cancer in Europe: a review of epidemiologic trends, contributing factors and recent treatment standards. J Cancer Sci Clin Ther 2024; 8(4): 295–309.
3. Bures J, Kopacova M, Koupil I et al. Significant decrease in prevalence of Helicobacter pylori in the Czech Republic. World J Gastroenterol 2012; 18(32): 4412–4418. doi: 10.3748/wjg.v18.i32.4412.
4. Cyrany J, Balihar K, Falt P et al. Gastroskopie – standardy kvality České gastroenterologické společnosti. Gastroent Hepatol 2022; 76(3): 194–202. doi: 10.48095/ccgh2022194.
5. Beg S, Ragunath K, Wyman A et al. Quality standards in upper gastrointestinal endoscopy: a position statement of the British Society of Gastroenterology (BSG) and Association of Upper Gastrointestinal Surgeons of Great Britain and Ireland (AUGIS). Gut 2017; 66(11): 1886–1899. doi: 10.1136/gutjnl-2017-314109.
6. Kamran U, King D, Abbasi A et al. A root cause analysis system to establish the most plausible explanation for post-endoscopy upper gastrointestinal cancer. Endoscopy 2023; 55(2): 109–118. doi: 10.1055/a-1917-0192.
7. Kamran U, Evison F, Morris EJA et al. The variation in post-endoscopy upper gastrointestinal cancer rates among endoscopy providers in England and associated factors: a population-based study. Endoscopy 2025; 57(1): 17–28. doi: 10.1055/a-2378-1464.
8. Kamran U, Evison F, Brookes M et al. P176 Differences in endoscopy practices between providers with highest and lowest post endoscopy upper gastrointestinal cancer rates using national endoscopy database. Gut 2023; 72(Suppl 2): A146–A147. doi: 10.1136/gutjnl-2023- BSG.247.
9. Areia M. Post-endoscopy upper gastrointestinal cancer: how to move from the dark side. Endoscopy 2025; 57(1): 29–30. doi: 10.1055/a-2398-9277.
10. Yalamarthi S, Witherspoon P, McCole D et al. Missed diagnoses in patients with upper gastrointestinal cancers. Endoscopy 2004; 36(10): 874–879. doi: 10.1055/s-2004-825853.
11. Alexandre L, Tsilegeridis-Legeris T, Lam S. Clinical and endoscopic characteristics associated with post-endoscopy upper gastrointestinal cancers: a systematic review and meta-analysis. Gastroenterology 2022; 162(4): 1123–1135. doi: 10.1053/j.gastro.2021.12.270.
12. Januszewicz W, Witczak K, Wieszczy P et al. Prevalence and risk factors of upper gastrointestinal cancers missed during endoscopy: a nationwide registry-based study. Endoscopy 2022; 54(7): 653–660. doi: 10.1055/a-1675-4136.
13. Cheung D, Menon S, Hoare J et al. Factors associated with upper gastrointestinal cancer occurrence after endoscopy that did not diagnose cancer. Dig Dis Sci 2016; 61(9): 2674–2684. doi: 10.1007/s10620-016-4176-4.
14. Ministerstvo zdravotnictví České republiky. Etický kodex práv pacientů 1992.
15. Active Citizenship Network. European charter of patients’ rights. 2002 [online]. Dostupné z: https: //www.activecitizenship.net/charter-of-rights.html.
16. Berry P, Kotha S. Discharging the duty of candor following delayed post-endoscopy cancer diagnosis. Endosc Int Open 2024; 12(11): E1345–E1348. doi: 10.1055/a-2459-1240.
17. Štěpán M, Pipek B, Tokoš P et al. Přehlédnutý karcinom horní části gastrointestinálního traktu (PEUGIC) – od epidemiologie k analýze hlavních příčin. Vnitr Lek 2023; 69(8): E19–E25. doi: 10.36290/vnl.2023.108.