Metastázy v žalúdku a duodene ako raritná príčina akútneho krvácania do horného gastrointestinálneho traktu
Lucia Farská1, Martin Rychtařík2, Miroslav Řežábek3
+ Pracoviště
Souhrn
Krvácanie do hornej časti tráviacej trubice patrí medzi najzávažnejšie stavy v gastroenterológii s relatívne vysokou mortalitou, a to aj napriek rýchlemu napredovaniu endoskopických techník. Tento stav vyžaduje rýchlu a správnu diagnostiku spolu s rýchlym a účinným terapeutickým postupom za pomoci nielen gastroenterológa, ale i chirurga. Príčin gastrointestinálneho krvácania je mnoho. Malígne lézie tvoria iba malé percento z nich. Metastázy do horného tráviaceho traktu zo vzdialených orgánov sú raritným nálezom a reprezentujú často pokročilé štádium malígneho ochorenia. Klinická manifestácia metastázovania do tejto lokality je vysoko nešpecifická a endoskopický obraz často heterogénny. Najčastejšie do žalúdku metastázuje karcinóm pľúc, prsníka a renálny karcinóm, v duodene môžeme nájsť metastázy melanómu, karcinómu pľúc, renálneho, cervikálneho karcinómu a karcinómu štítnej žľazy. V našej práci chceme predstaviť dvoch pacientov s touto raritnou príčinou akútneho krvácania do hornej časti zažívacieho traktu. Prvá kazuistika predstavuje pacientku s nálezom metastázy karcinómu prsníku vo fornixe žalúdku, u druhého pacienta je zdrojom akútneho krvácania do hornej časti tráviacej trubice metastáza renálneho karcinómu infiltrujúca duodenum, prerastajúca z hlavy pankreasu. Liečba metastatických tumorov v žalúdku a duodene je vo väčšine prípadov paliatívna, závisí na celkovom stave pacienta, na type primárneho karcinómu a pozostáva z rôznych kombinácií endoskopickej, rádiologickej, chirurgickej a onkologickej intervencie.
Klíčová slova
duodenum, gastrointestinální krvácení, karcinom prsu, metastáza, renální karcinom, žaludekÚvod
Žalúdok a duodenum patria medzi raritné lokalizácie metastázovania zo vzdialených orgánov. Zahraničné práce síce prezentujú prípady nálezu metastatických lézií v tejto oblasti, informácie sú ale limitované nízkym počtom podobných publikácií. V diferenciálnej diagnostike by sme preto nemali zabúdať aj na existenciu vzniku metastatických lézií v tejto lokalite ako možného zdroja krvácania. V oboch kazuistikách prezentujeme nález metastáz v žalúdku a duodene manifestujúcich sa akútnym krvácaním ho horného zažívacieho traktu.
Kazuistika 1
Pacientka, 38 rokov, s onkologickou anamnézou karcinómu prsníka (stav po ľavostrannej lobektómii s následnou onkologickou terapiou, v čase príjmu 6 mesiacov od ukončenia liečby, posledné dispenzárne zobrazovacie vyšetrenia – ultrazvuk (UZ) brucha, CT brucha s podaním kontrastnej látky tesne po ukončení liečby s negatívnym onkologickým nálezom, bola prijatá na gastroenterologické oddelenie našej nemocnice pre niekoľko hodín trvajúcu hematemézu. Pri príjme na lôžko bola pacientka hemodynamicky stabilná, TK 110/70 mm Hg, s tachykardiou 112/min, v príjmovom laboratórnom súbore sme zachytili eleváciu pečeňových testov (alaninaminotransferáza 1,73 µkat/l, aspartátaminotransferáza 7,83 µkat/l, gama-glutamyltransferáza 10,34 µkat/l, alkalická fosfatáza 8,52 µkat/l, konjugovaný bilirubín 10 µmol/l), vstupný hemoglobín 116 g/l, erytrocyty v počte 4,0 × 1012/l, bez záchytu trombocytopénie, koagulačné parametre v norme). Fyzikálne vyšetrenie nepreukázalo zásadný nález (bez melény per rektum, bez známok anémie, nález na bruchu fyzikálny). Z anamnézy je dôležité spomenúť, že pacientku pár dní pred hospitalizáciou na našom oddelení vyšetroval ambulantný praktický lekár z dôvodu bolestí chrbta, pre eleváciu pečeňových testov v laboratórnom obraze doplnil UZ brucha, kde sonografista popísal mnohopočetné ložiská na pečeni suspektné z metastatického pôvodu a odporučil vyšetrenie v ambulancii gastroenterológa.
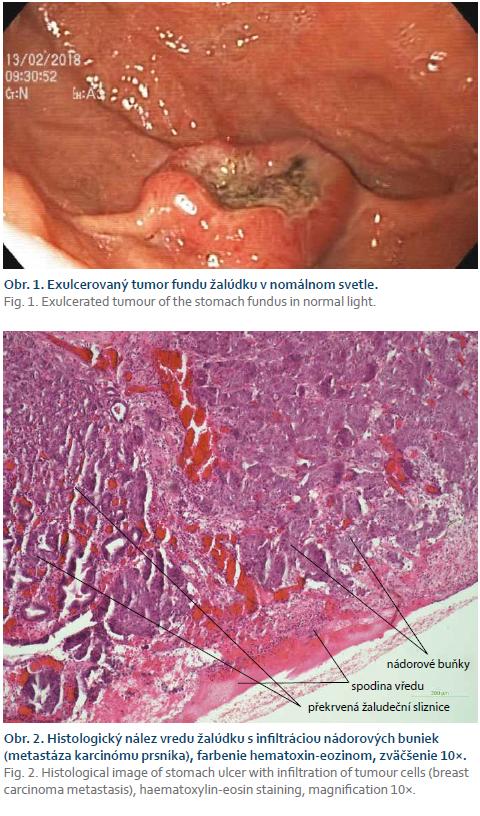
Po prijatí bola indikovaná akútna gastroskopia (typ endoskopu Olympus H180J/67), ktorá popísala prítomnosť pologuľovitého tumoru veľkosti 20 mm vo fundu žalúdku s centrálnou ulceráciou a nekrotickou spodinou, bez známok pokračujúceho akútneho krvácania a bez nutnosti ďalšej endoskopickej intervencie. Pre značne neprehľadný terén z dôvodu prítomnosti veľkého množstva krvi a koagúl v žalúdku a duodene sme sa rozhodli pre kontrolnú gastroskopiu s odstupom 24 hod. Kontrolné vyšetrenie potvrdilo prítomnosť exulcerovaného tumoru vo fundu žalúdku, bez nálezu ďalšieho zdroja krvácania v hornom zažívacom trakte (obr. 1).
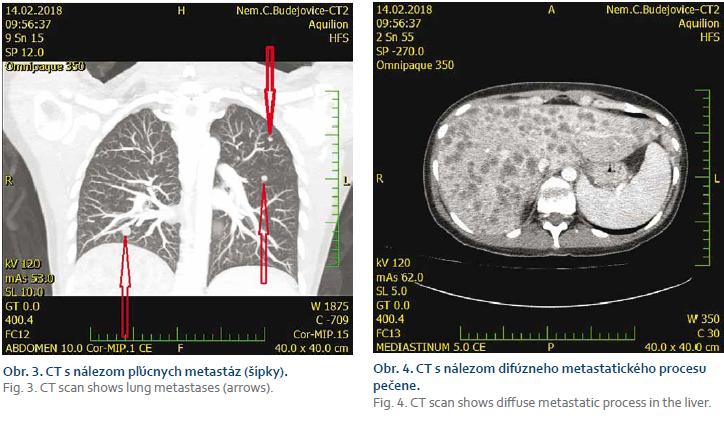
Z tumoru sme kliešťovou biopsiou odobrali vzorky tkaniva k histologickému vyšetreniu. V histologickom preparáte patológ našiel prítomnosť buniek invazivného karcinómu duktálneho typu a vyslovil podozrenie na metastatický pôvod lézie a ako možný zdroj uviedol karcinóm prsníka, ktorý mala naša pacientka v anamnéze (obr. 2). Na doplnenom vyšetrení CT brucha a hrudníku s perorálne aj intravenózne podanou kontrastnou látkou röntgenológ popísal mnohopočetný metastatický proces oboch pľúc (obr. 3) s difúznym drobnoložiskovým metastatickým procesom pečene (obr. 4).
Pre hroziace riziko recidivujúceho, endoskopicky náročne ošetriteľného krvácania s neistým efektom sme kontaktovali chirurga. Po spoločnej konzultácii chirurg indikoval operáciu žalúdku. Na 7. deň hospitalizácie pacientka podstúpila excíziu fundu žalúdku so sangiunujúcou metastázou vo funde. Histologický nález z excízie žalúdočnej steny potvrdil prítomnosť metastatických buniek invazívneho duktálneho karcinómu. Na 14. deň po chirurgickom výkone (celkovo 22. deň hospitalizácie v našej nemocnici) bola pacientka v stabilizovanom stave, s primárnym hojením operačnej rany prepustená do domácej starostlivosti a odoslaná k ďalšej liečbe na onkologickú ambulanciu. Pri návšteve onkologickej ambulancie onkológ vzhľadom k celkovému stavu pacientky (kachexia, celková slabosť, nechutenstvo) neindikuje onkologickú liečbu a pacientku odporučil k ďalšej paliatívnej hospicovej liečbe.
Kazuistika 2
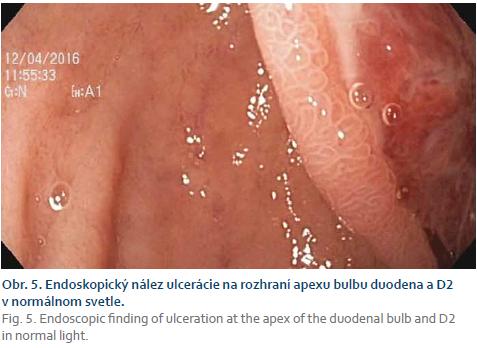
Pacient, 60 rokov, s onkologickou anamnézou (renálny karcinóm, 11 rokov po ľavostrannej nefrektómii, v dispenzarizácii onkológa) bol prijatý na gastroenterologické oddelenie našej nemocnice pre niekoľko hodín trvajúcu melénu. Pri príjme bol hemodynamicky stabilný (srdcová frekvencia 100/min, normotenzný krevný tlak 115/60 mm Hg), v anamnéze naplno vyjadrený anemický syndróm (prekolapsový stav, námahová dušnosť, celková slabosť). Príjmový lekár popisoval bledý kolorit pacienta, anemické spojovky, námahovú dušnost, nález na bruchu bol fyziologický, per rektum – melenózna stolica). Vo vstupnom laboratórnom obraze sme zaznamenali významný pokles hemoglobínu na 68g/l, pri normálnom strednom objeme erytrocytu. Po stabilizácii stavu pacienta sme indikovali urgentnú gastroskopiu. Endoskopista (endoskop H180J/06) popísal veľkú hlbokú ulceráciu s fibrínovo-hematínovou spodinou na prechode apexu bulbu duodena a D2 v pokračovaní zadnej steny žalúdku tesne za slizničnou riasou. Pre lokalizáciu nebolo možné ulceráciu v celom rozsahu hodnotiť. V čase vyšetrenia lézia nevykazovala známky aktívneho krvácania, v žalúdku bolo prítomné stopové množstvo hematínu. Pre horšiu dostupnosť a neprehľadnosť lézie v celom rozsahu endoskopista vyšetrenie ukončil bez ďalšej endoskopickej intervencie (obr. 5).
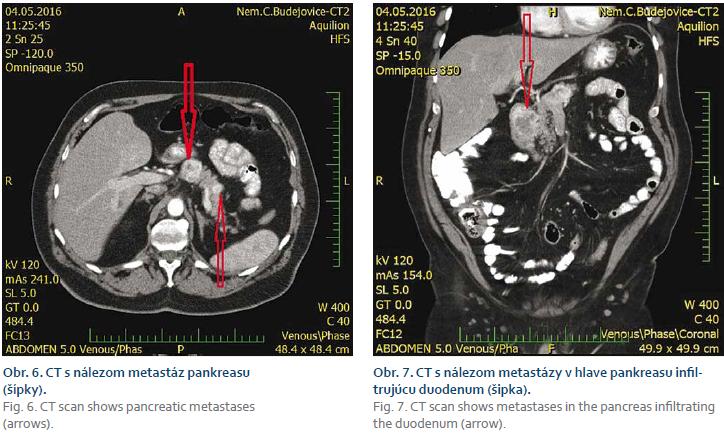
V priebehu hospitalizácie pacient opakovane prejavoval známky akútneho krvácania do gastrointestinálneho traktu (GIT) (opakované melény a pokles hemoglobínu aj napriek hemosubstitučnej liečbe). Kontrolné gastroskopie opakovane popisovali pomaly sa hojacu a endoskopicky k intervencii takmer neprístupnú ulceráciu duodena s rôznymi známkami pokračujúceho krvácania (taktilné žilné krvácania z ulcerácie a jej okrajov, prítomnosť koagula pevne nasadajúceho na léziu). Pre nález pomaly sa hojaceho vredu duodena aj napriek intenzívnej konzervatívnej liečbe, komplikovaného opakovaným krvácaní, v endoskopicky nepriaznivej lokalite pre ďalšie ošetrenie, sme vyslovili podozrenie na malígny pôvod lézie. Následné CT brucha a pánvy s perorálnou aj intravenózne podanou kontrastnou látkou odhalilo ložiská pankreasu suspektné z vaskularizovaných metastáz, najväčšia z nich uložená v oblasti hlavy pankreasu infiltrujúca duodenum (obr. 6 a 7).
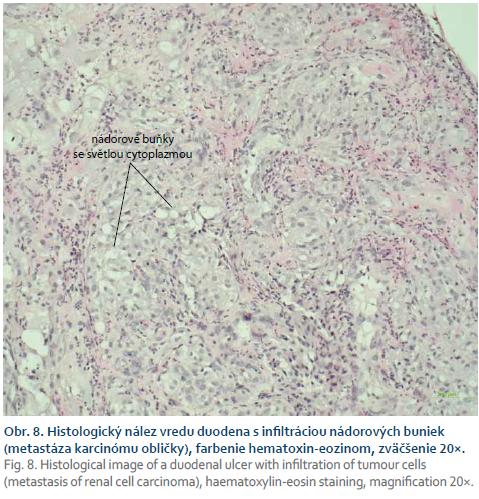
Histologický nález potvrdil predpokladanú diagnózu, ale s trochu prekvapivým záverom. Patológ v histologickom vzorku, ktorý bol odobraný kliešťovou biopsiou pri jednej z gastroskopií, popisuje nález buniek karcinómu so svetlobunkovou diferenciáciou, podľa histomorfologického typu a histochemického profilu nález uzavrel ako metastázu svetlobunkového karcinómu obličky (obr. 8). Priebeh ďalšej hospitalizácie bol bez komplikácií v zmysle pokračujúceho krvácania do zažívacieho traktu. Pacienta sme prepustili z gastroenterologického oddelenia do domácej starostlivosti a predali do ďalšej dispenzarizácie onkológovi. Ambulantne doplnené scintigrafické vyšetrenie skeletu indikované onkológom nepopisovalo žiadnu patológiu v zmysle malígneho rozsevu.
Pacient sa po 6 týždňoch od prepustenia z gastroenterologického oddelenia opäť vracia na naše oddelenie so známkami recidivujúceho krvácania do horného GIT. Urgentná gastroskopia potvrdila už z predošlých vyšetrení známy malígny infiltrujúci vred bulbu duodena. Endoskopista opäť upozorňuje na endoskopicky nepriaznivú lokalizáciu a prístupnosť lézie a uzaviera nález ako endoskopicky neošetriteľný. Na základe toho sme požiadali o pomoc chirurga. Chirurg indikoval pacienta k exploratívnej laparotómii (zvažovaná totálna pankreatektómia), odporučil doplniť ďalšie vyšetrenia za cieľom vylúčiť generalizáciu malignity do okolitých orgánov. Ešte za hospitalizácie doplnené zobrazovacie vyšetrenia (celotelová pozitrónová emisná tomografia doplnená počítačovou tomografiou, UZ krku) popísali prítomnosť objemnej strumy štítnej žľaze s nehomogénne zvýšenou akumuláciu rádiofarmaka, s početnými hypodenzitami a ložiskom zvýšenej akumulácie, ktoré sa premietalo dorzálne do pravého laloku. Etiológia nálezu na štítnej žľaze bola z týchto vyšetrení nejasná. Opäť kontaktujeme onkológa, ten sa pripája k názoru chirurga ohľadne operačného riešenia tumorov pankreasu a doporučuje doplniť endokrinologické vyšetrenie štítnej žľazy spolu s histologickou verifikáciou. Po stabilizácii stavu bol pacient znova prepustený a odoslaný do ambulancie endokrinológa. Ambulantne prevedená punkcia z pravého laloku štítnej žľazy nepopisovala prítomnosť malígnych buniek v cytologickom vzorku.
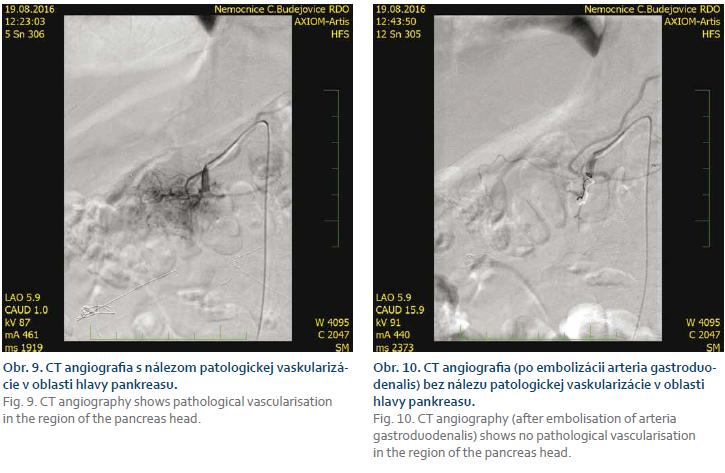
O mesiac neskôr pacienta plánovane prijali na chirurgické oddelenie našej nemocnice k exploratívnej laparotómii (zvažovaná totálna pankreatektómia). Úvod do narkózy skomplikovala náhle vzniknutá ťažká bradykardia. Prítomný anestéziológ preto odporučil operatérom čo najkratší možný výkon. Chirurg sa rozhodol pre založenie gastroenteroanastomózy (sekcia podľa Hackera). Pooperačná rekonvalescencia bola komplikovaná vznikom abscesu v rane, disrupciou rany a nutnosti resutury. V priebehu hospitalizácie sa stav pacienta ďalej komplikoval recidivujúcimi epizódami krvácania do horného zažívacieho traktu, endoskopicky ošetrované aplikáciou hemospaya (celkom 2×). Pre pokračujúce známky krvácania aj po endoskopickom ošetrení sme pristúpili k embolizácii tumoru hlavy pankreasu cestou rádiologického oddelenia našej nemocnice (obr. 9 a 10). Embolizácia dopadla z pohľadu rádiológa uspokojivo, pacienta po mesačnej hospitalizácii na chirurgickom oddelení našej nemocnice prepustili do domácej starostlivosti.
Pacient bol v nasledujúcich týždňoch opakovane hospitalizovaný na gastroenterologickom oddelení pre známky krvácania do GIT s ťažkým anemickým syndrómom, znovu bolo nutné podávanie krvných koncentrátov nielen v priebehu hospitalizácií, ale i cestou hematologicko-transfúznej ambulancie, kde dochádzal z domova. Po vyčerpaní všetkých terapeutických (endoskopických, rádiologických, chirurgických) možností ani onkológ neindikuje onkologickú liečbu. Pacient exitoval na nemocničnom lôžku 7 mesiacov od endoskopického nálezu metastázy renálneho karcinómu ako príčiny krvácania do horného GIT.
Diskusia
Akútne krvácanie do horného GIT je život ohrozujúci stav. Vyžaduje rýchlu diagnostiku, liečbu, dobrú organizáciu a často tímovú medziodborovú spoluprácu lekárov urgentného príjmu, internistov, gastroenterológov a chirurgov. Incidencia sa v početných štúdiách pohybuje medzi 48–200 prípadov/100 000 obyvateľov [1–4]. Najčastejšou príčinou je vredová choroba gastroduodena [5]. Malígne lézie nachádzame v 1–4 % prípadov krvácania do horného zažívacieho traktu. Žalúdok a duodenum sú neobvyklé lokalizácie metastázovania zo vzdialených orgánov. Muži bývajú postihnutí častejšie než ženy a to v pomere 1,5: 1 [6,7]. Zahraničné práce píšu o incidencii výskytu metastáz v žalúdku a duodene v 0,2–2 % pitevných nálezov [8]. Medzi najfrekventovanejšie karcinómy, ktoré tvoria sekundárne tumory v hornom zažívacom trakte patria renálny karcinóm, karcinómy pľúc, prsníku, štítnej žľazy, cervixu, pečene, mnohopočetný myelóm a malígny melanóm [7,8]. Štúdie uvádzajú, že renálny karcinóm metastázuje do duodena v 4 % prípadov, karcinóm prsníku tvorí sekundárne nádory v 27 % prípadov. Existujú 4 cesty metastázovania zo vzdialených orgánov do žalúdku a duodena – peritoneálna diseminácia, lymfatické, krvné šírenie a priama infiltrácia orgánu nádorom. Štúdie popisujú, že solitárne metastázy sú častejšie než nález početných metastáz, čo sa zhoduje aj s našimi nálezmi v oboch uvedených prípadoch. Endoskopický obraz metastatických lézií žalúdku a duodena nenesie typický obraz, v nálezoch sú popisované ako submukózne masy s ulceráciami alebo bez nich na povrchu alebo majú podobu mnohopočetných nodúl sliznice rôznej veľkosti s ulceráciou na povrchu, ďalej môžu vypadať ako polypoidné masy či zvredovatené protrudujúce lézie [9–12]. Metastatické lézie najčastejšie môžeme nájsť v strednej a dolnej tretine tela žalúdku (v našom prípade bol metastázou postihnutý fundus žalúdku) a v bulbu duodena alebo periampulárnej oblasti v druhej časti duodena [12,13], podobne ako v našej druhej kazuistike. K správne stanovenej finálnej diagnóze sú okrem dobre prevedenej endoskopie potrebné aj správne odobrané bioptické vzorky a samozrejme úzka spolupráca gastroenterológa a patológa. Klinická prezentácia metastatických tumorov v žalúdku a duodene nie je typická, mnoho pacientov je asymptomatických. Najčastejšie sa môžu objaviť bolesti brucha, dysfágia, nauzea, zvracanie, strata hmotnosti alebo ako v našich oboch prípadoch známky akútneho krvácania do horného zažívacieho traktu v podobe melény, hematemézy, či známky chronickej krvnej straty (sideropenická anémia, pozitívny test na okultné krvácanie). V prípade metastáz v duodene môžu vzniknúť známky črevnej obštrukcie alebo perforácie. Prítomnosť metastáz v žalúdku a duodene je často znakom generalizácie malígneho ochorenia a indikátorom krátkeho prežívania pacientov. Doba prežitia samozrejme závisí na type primárneho karcinómu a rozsahu malígneho ochorenia. V prípade generalizovaného renálneho karcinómu, ktorý popisujeme v druhej kazuistike, zahraničné práce uvádzajú priemernú dobu prežitia 4 mesiace od nálezu metastáz, len v 10 % prípadov sa pacient dožije 1 roku. U karcinómov generalizujúcich do žalúdku je to 2–11 mesiacov od detekcie žalúdočných metastáz [11–13]. V prípade pacientky z prvej kazuistiky je známa doba prežitia min. 35 dní od stanovania diagnózy a 25 dní od paliatívnej operácie (presný termín úmrtia nemáme k dispozícii). U pacienta v druhej kazuistike bola doba prežitia 199 dní od stanovanie diagnózy a 117 dní od paliatívneho chirurgického výkonu.
Liečba diseminovaných malignít je vo väčšine prípadov (rovnako ako v oboch našich kazuistikách) paliatívna a môže zahŕňať rôzne formy endoskopickej, chirurgickej, rádioterapeutickej či chemoterapeutickej liečby. Cieľom paliatívnej terapie je zlepšenie kvality života, zabránenie komplikáciám vyvolaných rastúcim nádorom či predĺženie prežívania pacienta. V literatúre sa uvádzajú nasledujúce predpoklady pre indikáciu k paliatívnej operácii: úspech operácie po dobu min. 60 dní, očakávané predĺženie života o > 60 dní, pooperačná pohoda v domácom prostredí [14]. V prvej kazuistike sme sa rozhodli pre paliatívnu chirurgickú excíziu krvácajúcej metastázy žalúdku z dôvodu opakovaného, hemodynamicky významného a endokopicky neošetriteľného krvácania. Našim cieľom bolo v súlade so zásadami paliatívnej terapie predĺženia surveillance mladej onkologickej pacientky. V druhej kazuistike sme sa krvácanie v horšie dostupnom teréne duodena rozhodli endoskopicky ošetriť aplikáciou hemospaya, ošetrenie s dočasným efektom sme museli neskôr pre pokračujúce známky krvácania do tráviaceho traktu doplniť o rádiologickú embolizáciu. Plánovaná exploratívna chirurgická laparótomia z indikácie nejasného nálezu na zobrazovacích vyšetreniach a onkologicky negatívnej cytológie z hľadiska generalizácie malignity sa vznikom perioperačnej komplikácie zmenila na paliatívnu aj v našom druhom prípade. V oboch prípadoch sme však aspoň sčasti splnili kritéria pre indikáciu k paliatívnej operácii, ktorú uvádza literatúra – pacientka v prvej kazuistike profitovala z operácie a dožila v domácom prostredí bez nutnosti ďalších hospitalizácií, pacient v druhej kazuistike prežíval od operácie ešte 117 dní.
Záver
Nález metastáz v žalúdku a duodene zo vzdialených orgánov je veľmi zriedkavý a často je znakom pokročilého malígneho ochorenia. Klinická prezentácia je nešpecifická, zahŕňa aj riziko vzniku akútneho krvácania do horného GIT. Endoskopický obraz metastatických lézií je heterogénny. Liečba závisí na celkovom stave pacienta, na type primárneho karcinómu a pozostáva z rôznych kombinácií endoskopickej, rádiologickej, chirurgickej a onkologickej intervencie, často je však paliatívna.
Doručeno/Submitted: 31. 1. 2019
Přijato/Accepted: 2. 5. 2019
MUDr. Lucia Farská
Gastroenterologické oddělení
Nemocnice České Budějovice, a. s.
Boženy Němcové 54
370 01 České Budějovice
lucfar13@gmail.com
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Zavoral M, Mařatka Z. Krvácení do trávicího ústrojí. In: Mařatka Z et al. Gastroenterologie. Praha: Karolinum 1999: 435–446.
2. Husová L, Dítě P, Husa P et al. Akutní krvácení do horní části trávicí trubice – diagnostika. Interní Med 2001; 3 (1): 19–21.
3. Konečný M, Procházka V. Racionální diagnostický a terapeutický postup u akutního krvácení do horní části trávicího traktu. Interní Med 2009; 11 (10): 446–448.
4. Machytka E, Svoboda P, Martínek A et al. Incidence krvácení do horní části zažívacího traktu v regionu Ostrava-Poruba v letech 2002–2005. Čes a Slov Gastroent a Hepatol 2007; 61 (3): 124–128.
5. Dítě P, Novotný I, Kroupa R et al. Akutní nevarikózní krvácení do horní části trávicího traktu. Čes a Slov Gastroent a Hepatol 2007; 61 (1): 6–10.
6. Tham TC, Allen PB. Krvácení do horní části gastrointestinálneho traktu. In: Tham TC, Collins JS, Soetikno R. Urgentní gastroenterologie. 3. vyd. Praha: Grada 2017: 14–23.
7. Cherian SV, Das S, Garcha AS et al. Recurrent renal cell cancer presenting as gastrointestinal bleed. World J Gastrointest Oncol 2011; 3 (6): 99–102. doi: 10.4251/wjgo.v3.i6.99.
8. Bhatia A, Das A, Kumar Y et al. Renal cell carcinoma metastasizing to duodenum: a rare occurrence. Diagnostic Pathology 2016. [online]. Available from: https: //diagnostic-pathology.biomedcentral.com/articles/10.1186/ 1746-1596-1-29.
9. Iwamuro M, Uetsuka H, Makihata K et al. Metastatic tumors in the duodenum: a report of two cases. J Can Res Ther 2015. [online]. Available from: http: //www.cancerjournal.net/text.asp?2015/11/3/648/137675.
10. Singh A, Nazeer H, Thakur K et al. Upper gastrointestinal bleeding as a manifestation of metastasis from laryngeal cancer. ACG Case Rep J 2015; 2 (3): 155–157. doi: 10.14309/crj.2015.39.
11. Weigt J, Malfertheiner P. Metastatic disease in the stomach. Gastrointest Tumors 2015; 2 (2): 61–64. doi: 10.1159/000431304.
12. De Palma GD, Masone S, Rega M et al. Metastatic tumors to the stomach: clinical and endoscopic features. World J Gastroenterol 2006; 12 (45): 7326–7328. doi: 10.3748/wjg.v12.i45.7326.
13. Kim GH, Ahn JY, Jung HY et al. Clinical and endoscopic features of metastatic tumors in the stomach. Gut Liver 2015; 9 (5): 615–622. doi: 10.5009/gnl14032.
14. Hohenberger W, Hornbach TH. Paliativní léčba – podpůrné metody. In: Becker HD, Hohenberger W, Junginger T et al. Chirurgická onkologie. 1 vyd. Praha: Grada 2005: 41–48.