Dvoubalonová vs. motorizovaná spirální enteroskopie: zkušenosti z terciárního centra
Přemysl Falt Orcid.org 1, Ondřej Urban1
+ Pracoviště
Souhrn
Úvod: Hluboká enteroskopie je metodou volby při podezření na onemocnění tenkého střeva. Mezi základní typy enteroskopie patří balonová, spirální a intraoperační enteroskopie. V roce 2023 byla z bezpečnostních důvodů výrobcem stažena motorizovaná spirální enteroskopie (PSE – powerspiral enteroscopy). Cílem naší práce je srovnání souboru vyšetřených PSE a souboru vyšetřených dvoubalonovou endoskopií (DBE – double-balloon enteroscopy), která PSE v našem centru nahradila. Metodika: Srovnali jsme prospektivně sledovaný soubor konsekutivních nemocných vyšetřených PSE v období od června 2019 do června 2022 s retrospektivně analyzovaným souborem konsekutivních nemocných vyšetřených DBE v období od září 2023 do února 2025. Hlavními sledovanými parametry byly technická úspěšnost, diagnostická výtěžnost, úspěšnost totální enteroskopie a výskyt komplikací. Výsledky: Od června 2019 do června 2022 bylo provedeno celkem 82 vyšetření PSE u 62 nemocných (56 % mužů, věk 58 ± 18 let). Následně bylo od září 2023 do února 2025 provedeno 37 vyšetření DBE u 29 nemocných (41 % mužů, věk 57 ± 19 let). Technická úspěšnost (94 vs. 95 %), diagnostická výtěžnost (81 vs. 90 %), úspěšnost totální enteroskopie, pokud byla indikována (84 vs. 75 %) a výskyt komplikací (2 vs. 3 %) byly statisticky srovnatelné. Zaváděcí časy byly při nepřímém srovnání delší u DBE. Závěr: PSE a DBE v našem srovnání vykazují obdobné procedurální charakteristiky a současně prakticky významné rozdíly vyplývající z odlišného mechanizmu zavedení. DBE byla schopna plně nahradit PSE po jejím stažení výrobcem.
Klíčová slova
motorizovaná spirální enteroskopie, dvoubalonová enteroskopie, tenké střevo
Úvod
Hluboká enteroskopie je indikována v případě podezření na patologii tenkého střeva, k jejíž diagnóze a následnému managementu nepostačuje diagnostika kapslovou enteroskopií nebo nějakou z radiologických metod (typicky CT, MR, PET-CT nebo scintigrafie). Samostatnou indikací jsou terapeutické intervence jako hemostáza, polypektomie, balonková dilatace nebo dosažení žlučových cest při chirurgicky alterované anatomii. Orálního jejuna nebo distálního ilea lze v případě příznivých anatomických poměrů dosáhnout i standardním zavedením delšího endoskopu – obvykle koloskopu (tzv. push enteroskopie). K dosažení hlubších etáží tenkého střeva je však třeba použít jiné mechanizmy než prosté zasouvání endoskopu, které spočívají v postupném zkracování a nahrnování tenkého střeva (tzv. pleating) na zaváděcí část enteroskopu (DAE – device-assisted enteroscopy) [1]. V červenci 2023 byla z bezpečnostních důvodů výrobcem stažena technika motorizované spirální enteroskopie (PSE – powerspiral enteroscopy) [2]. V současné době tedy zůstávají (kromě intraoperační enteroskopie) jedinými reálně dostupnými technikami DAE, tzv. jedno- a dvoubalonová enteroskopie (SBE – single-balloon enteroscopy; DBE – double-balloon enteroscopy).
Cílem naší práce je srovnání prospektivně sledovaného souboru nemocných vyšetřených PSE v období od června 2019 do června 2022 s retrospektivně analyzovaným souborem nemocných vyšetřených DBE po zrušení PSE, tedy v období od září 2023 do února 2025.
Metodika
Analyzovali jsme dva časově následné soubory nemocných s podezřením na onemocnění tenkého střeva. Soubor nemocných vyšetřených PSE v období od června 2019 do června 2022 byl předmětem prospektivního sledování a v této podobě byl i publikován [3]. Po zrušení PSE byli nemocní indikováni k DBE, která v našem centru PSE nahradila. V tomto případě se jedná o retrospektivní analýzu všech konsekutivních nemocných vyšetřených DBE v období od září 2023 do února 2025.
Sledovanými parametry byly technická úspěšnost, diagnostická výtěžnost, úspěšnost totální enteroskopie a výskyt komplikací. Technická úspěšnost byla definována jako zavedení spirální převlečné trubice nebo převlečné trubice s proximálním balonem za duodenojejunální ohbí, nebo ileocékální přechod, nebo ileokolickou anastomózu. Diagnostická výtěžnost byla definována jako nález vedoucí k vysvětlení symptomů nebo morfologických nálezů na jiné metodě (kapslová enteroskopie, MR, CT, scintigrafie), které indikovaly enteroskopii, nebo prokazatelně negativní nález v dané etáži střeva (jejunum/ileum), a/nebo negativní totální enteroskopie. Úspěšná totální enteroskopie byla definována jako dosažení céka nebo ileokolické anastomózy orálním přístupem nebo dosažení tetováže provedené při orálním přístupu následným análním přístupem. Komplikace byly definovány jako stavy odpovídající nejméně stupni II dle AGREE klasifikace, tedy vedly k přijetí k hospitalizaci nebo prodloužení hospitalizace o více než 24 hodin, podání antibiotik nebo krevních derivátů, potřebě další endoskopie, chirurgické nebo radiologické intervence, orgánovému selhání nebo úmrtí [4].
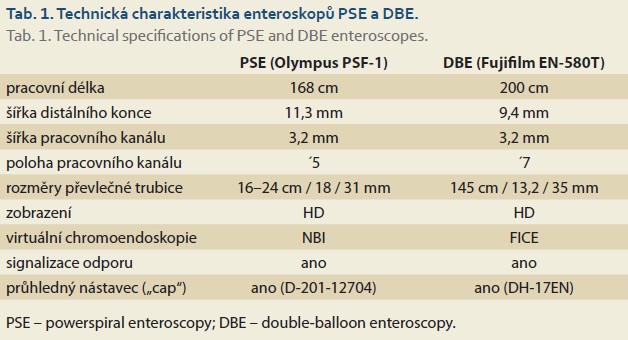
Všechny výkony orálním přístupem byly provedeny po nejméně 6hodinovém lačnění a v celkové anestezii s orotracheální intubací. Vyšetření análním přístupem byla provedena po ortográdní střevní očistě a v analgosedaci na obličejové masce. Dle charakteru výkonu a aktuálního klinického stavu byl pacient po výkonu dimitován, nebo přijat k hospitalizaci. Antitrombotická léčba a případná antibiotická profylaxe byly vedeny dle aktuálních doporučení. Výkony PSE byly provedeny přístrojem Olympus PSF-1 a výkony DBE přístrojem Fujifilm EN-580T, ve všech případech (vzhledem k pracovním délkám přístrojů a šíři pracovních kanálů) byla použita akcesoria používaná při koloskopii (tab. 1).
Všechny PSE i DBE proběhly v terciárním endoskopickém centru II. interní kliniky gastroenterologické a geriatrické FN a LF UP Olomouc a byly provedeny jedním endoskopistou (P. F.). Prospektivní část práce byla schválena etickou komisí FN Olomouc.
Výsledky
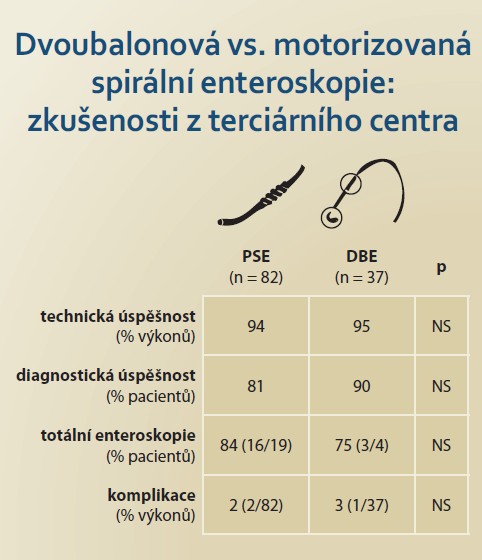
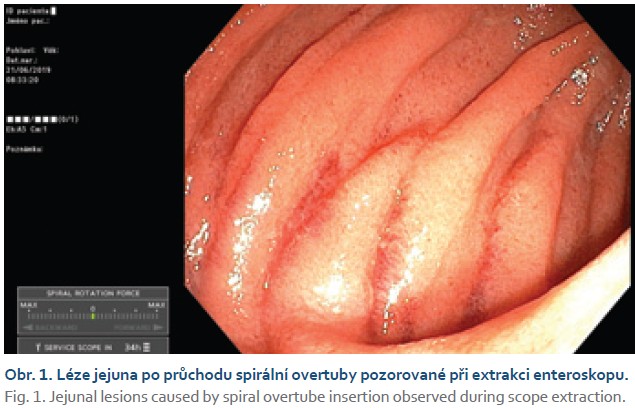
Ve skupině PSE bylo od června 2019 do června 2022 provedeno 82 vyšetření u 62 nemocných (56 % mužů, věk 58 ± 18 let). Celkem 56 vyšetření bylo provedeno orálním a 26 análním přístupem. Technická úspěšnost byla zaznamenána u 94 % výkonů a diagnostická výtěžnost u 81 % nemocných. Totální enteroskopie byla indikována v 19 případech a v 16 (84 %) jí bylo dosaženo, ve 4 případech orálním a ve 12 případech kombinovaným přístupem. Komplikace byly zaznamenány u dvou vyšetření (2 %), v jednom případě šlo o lehkou akutní pankreatitidu (AGREE II) a ve druhém o intususcepci sigmoidea při extrakci enteroskopu, která byla endoskopicky vyřešena paralelním zavedením koloskopu bez dalších následků (AGREE IIIA) (tab. 2). Prakticky u všech vyšetřených byly při extrakci pozorovány slizniční změny po průchodu spirálou, které ale nebyly považovány za komplikace (obr. 1). Nezaznamenali jsme žádnou komplikaci asociovanou s analgosedací. Zaváděcí čas byl 40 (v rozpětí 15–90) min při orálním a 44 (v rozpětí 20–75) min při análním přístupu. Seznam nalezených patologií je předmětem tab. 3.
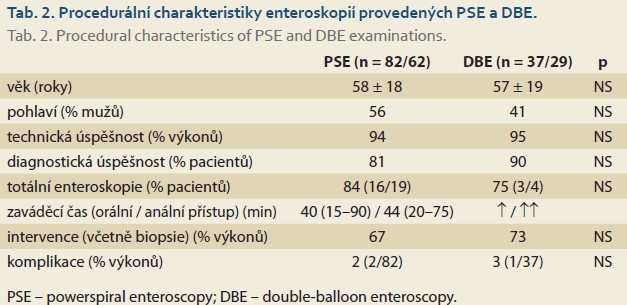

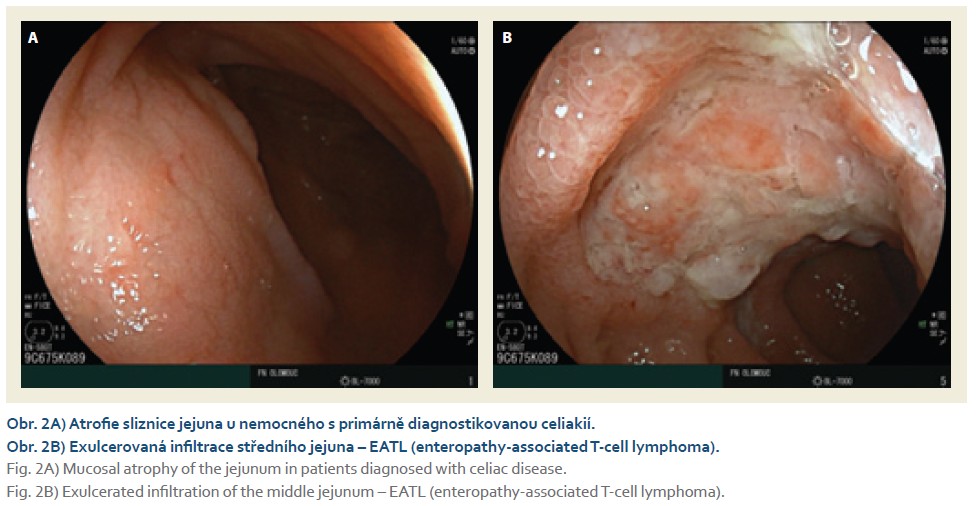
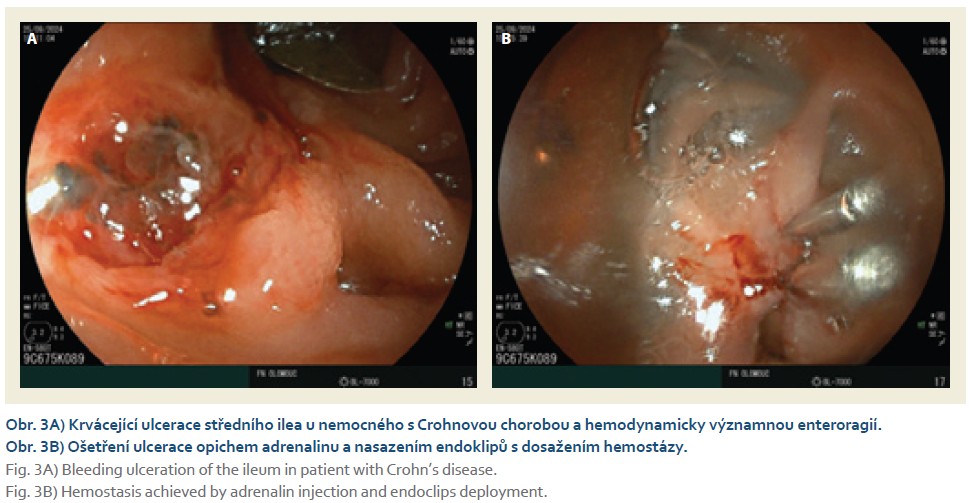
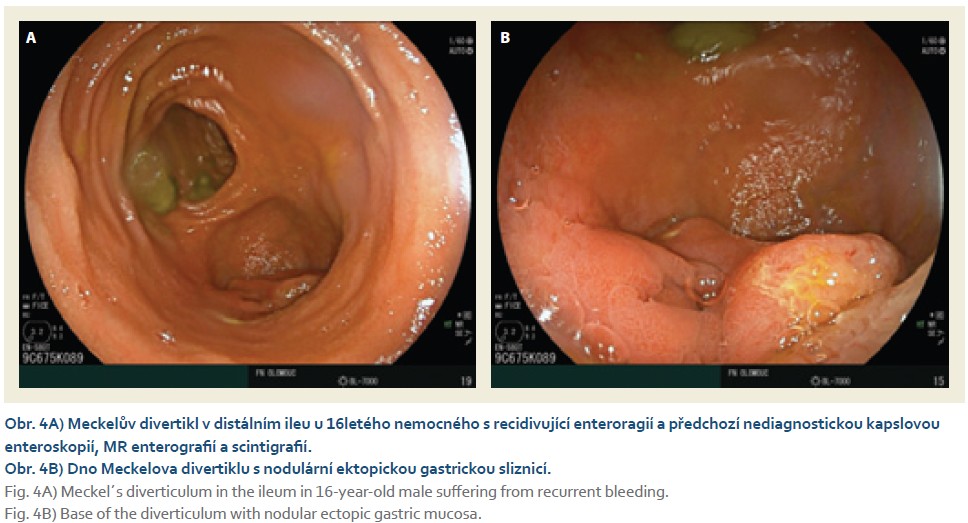
Následně bylo od září 2023 do února 2025 provedeno 37 vyšetření DBE u 29 nemocných (41 % mužů, věk 57 ± 19 let). Celkem 26 vyšetření bylo provedeno orálním a 11 análním přístupem. Výkon byl technicky úspěšný u 95 % výkonů a diagnosticky výtěžný u 90 % nemocných. Totální enteroskopie byla indikována ve čtyřech případech a ve třech jí bylo dosaženo, vždy kombinovaným přístupem. Komplikace byla zaznamenána u jednoho vyšetření (3 %), šlo o krvácení z objemného GIST jejuna po jeho biopsii, stav byl vyřešen chirurgickou resekcí (AGREE IIIB) (tab. 2). Slizniční změny po průchodu endoskopem nebyly pozorovány nebo byly minimální. Kromě jedné odložené extubace nebyla zaznamenána komplikace analgosedace. Zaváděcí čas nebyl v této větvi exaktně měřen, ale odhadem a dle provedené fotodokumentace byl o cca třetinu delší při orálním a o polovinu delší při análním přístupu. Patologické nálezy jsou uvedeny v tab. 3 a jejich příklady na obr. 2–4.
Diskuze
Enteroskopie je metodou volby v případě podezření na onemocnění tenkého střeva a v současné době umožňuje kromě diagnostiky i řadu terapeutických intervencí. K provedení hluboké enteroskopie je mimo klasický způsob zavádění endoskopu nutné použít některý z dalších mechanizmů zavedení (DAE – device-assisted enteroscopy) [1,5]. Mezi základní typy hluboké enteroskopie patří tzv. balonové enteroskopie, spirální enteroskopie a intraoperační enteroskopie.
Balonová enteroskopie operuje buď s jedním balonkem na pohyblivé převlečné trubici („overtube“; SBE – single-balloon enteroscopy), balonkem na pohyblivé převlečné trubici a současně samostatným fixně uloženým balonkem na konci endoskopu (DBE – double-balloon enteroscopy) nebo balonkem zaváděným pracovním kanálem endoskopu („balloon-guided“). U SBE dochází k fixaci převlečné trubice distendovaným balonkem, průchodu endoskopu distálním směrem a po desuflaci balonku k posunu převlečné trubice přes endoskop. Problémem je absence fixace přístroje balonkem při posunu převlečné trubice, kdy v krajních polohách může dojít ke ztrátě (často obtížně nabyté) polohy přístroje. SBE je v našich podmínkách všeobecně lépe dostupná a dle řady prací dosahuje podobné diagnostické a terapeutické efektivity a bezpečnosti jako DBE [6–8], a to včetně nemocných s alterovanou anatomií [9]. Provedení totální enteroskopie ale pomocí SBE, na rozdíl od DBE, prakticky nelze dosáhnout (0 vs. 57 %) [10], což je ve shodě s naší klinickou praxí. DBE na rozdíl od SBE disponuje dalším, samostatně ovládaným balonkem na konci vlastního endoskopu. Při posunu převlečné trubice je proto konec endoskopu stále fixován distendovaným balonkem, a je tak nižší riziko ztráty dosažené polohy. Manipulace s DBE je ale obtížnější, vyžaduje asistenci endoskopické sestry nebo dalšího endoskopisty (dle zvyklostí jednotlivých pracovišť) a zaváděcí čas je delší. DBE byla poprvé představena v roce 2001 skupinou japonských autorů [11] a od té doby prokazuje konzistentní diagnostickou a terapeutickou efektivitu a příznivý bezpečnostní profil [12]. Také v České republice má metoda dlouhou tradici [13].
Metoda PSE je vlastně vylepšenou technikou klasické spirální enteroskopie, která se vyznačuje manuálně rotující pohyblivou převlečnou trubicí se spirálním zakončením. PSE má stabilně umístěnou spirálu na jedno použití, na kterou se přenáší rotace po celé délce přístroje z motoru pod ovládací částí přístroje. PSE byla poprvé představena v roce 2016 týmem německých autorů [14]. Následné práce prokázaly vysokou diagnostickou a terapeutickou efektivitu jak při orálním a análním přístupu, tak při totální enteroskopii [15–17]. Za hlavní výhodu byl považován významně kratší procedurální čas. V červenci 2023 však byla metoda z bezpečnostních důvodů výrobcem bez náhrady stažena z trhu [2].
V naší práci jsme srovnali prospektivně sledovaný soubor nemocných vyšetřených PSE v období od června 2019 do června 2022 [3] s retrospektivně analyzovaným souborem vyšetření DBE po zrušení PSE v období od září 2023 do února 2025. V souborech prokazujeme obdobnou technickou úspěšnost (94 vs. 95 %), diagnostickou výtěžnost (81 vs. 90 %), úspěšnost totální enteroskopie (84 vs. 75 %) a výskyt komplikací (2 vs. 3 %) (tab. 3). Naše výsledky jsou srovnatelné s již publikovanými soubory. Na základě praktických zkušeností s oběma metodami jsme učinili následující pozorování. PSE je spojena s významně kratším časem potřebným k zavedení enteroskopu, umožňuje jednodušší anální přístup a byla použitelná i u nemocných s obtížnou předchozí koloskopií. Nevýhodou byl obtížný a pravděpodobně i rizikový průchod hypofaryngem a jícnem a její nepoužitelnost při jakékoli jícnové patologii. Další nevýhodou byly pravidelné traumatické léze sliznice vzniklé při zavádění endoskopu, které mohly maskovat diskrétní patologické změny, a vynutily si tak pečlivou inspekci sliznice již při zavádění enteroskopu, Extrakce přístroje byla možná pouze zpětným pohybem spirály, což kromě rizika intususcepce mohlo představovat potenciální problém při urgentních situacích nebo při selhání rotačního mechanizmu. DBE umožňuje snadný a pravděpodobně bezpečnější průchod hypofaryngem a jícnem, na druhou stranu je anální přístup obtížnější. Jak dosažení céka, tak zavedení a stabilizace obou balonků v terminálním ileu může být obtížné. Slizniční změny provázející zavedení enteroskopu se prakticky nevyskytují nebo jsou minimální. Při desuflaci obou balonků lze enteroskop rychle a bezpečně extrahovat. Komplikace DBE jsou všeobecně známé. Typickou a naštěstí vzácnou komplikací DBE je akutní pankreatitida způsobená traumatizací papily a vyrovnáním duodenálního okna při enteroskopii orálním přístupem, o čemž svědčí i častý výskyt asymptomatické hyperamylasemie po DBE [13,18]. Riziko akutní pankreatitidy reportované v našem souboru má po PSE pravděpodobně stejnou patogenezi. Riziko intususcepce vyplývá z mechanizmu extrakce PSE a byla popsána i při manuální spirální enteroskopii orálním přístupem [19]. Pracovní délka, šířka kanálu a stabilita obou přístrojů použitých ve studii umožňují standardní terapeutické intervence bez potřeby specifických enteroskopických akcesorií (tab. 4).
Jsme si plně vědomi limitací naší práce. Zejména ve větvi DBE je počet výkonů relativně nízký, navíc jejich zpracování je retrospektivní. Všechny výkony byly provedeny pouze jedním endoskopistou v jednom endoskopickém centru, což snižuje reproducibilitu výsledků. Oba soubory navíc obsahují učící křivky obou metod. Na druhou stranu nemocní reprezentují reálný soubor terciárního centra zabývajícího se onemocněním tenkého střeva a vysoká diagnostická výtěžnost v obou větvích svědčí i pro správné indikace k provedení hluboké enteroskopie.
V rámci našeho srovnání byly procedurální charakteristiky PSE i DBE srovnatelné a zrušená technika PSE mohla být rychle a plně nahrazena zavedením metody DBE. Z našeho pohledu považujeme za hlavní rozdíly snazší orální přístup pomocí DBE, snazší anální přístup pomocí PSE, kratší zavádění čas u PSE a pravidelný výskyt slizničních změn vzniklých po zavedení PSE.
ORCID autorů
P. Falt 0000-0001-8843-4716,
O. Urban 0000-0002-6705-7912.
Doručeno/Submitted: 21. 4. 2025
Přijato/Accepted: 12. 5. 2025
Korespondenční autor
prof. MUDr. Přemysl Falt, Ph.D., MHA
II. interní klinika – gastroenterologická a geriatrická
LF UP a FN Olomouc
Zdravotníků 248/7
779 00 Olomouc
premysl.falt@fnol.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Pennazio M, Spada C, Eliakim R et al. Small-bowel capsule endoscopy and device-assisted enteroscopy for diagnosis and treatment of small-bowel disorders: European Society of Gastrointestinal Endoscopy (ESGE) clinical guideline. Endoscopy 2015; 47(4): 352–376. doi: 10.1055/s-0034-1391855.
2. Recall – Market removal of PowerSpiral PSF-1 and associated accessories DPST-1 and PSCU [IT2081382+FSN-QIL+FY24-EMEA-10-FY24-OMSC-05+Olympus+Medical+Systems+Corporation+PowerSpiral+Intestinal+Videoscope+PSF-1%20].
3. Falt P, Urban O. Motorized spiral enteroscopy – a prospective analysis of 82 procedures at a single tertiary center. Scand J Gastroenterol 2023; 58(10): 1207–1212. doi: 10.1080/00365521.2023.2212311.
4. Nass KJ, Zwager LW, van der Vlugt M et al. Novel classification for adverse events in GI endoscopy: the AGREE classification. Gastrointest Endosc 2022; 95(6): 1078.e8–1085.e8. doi: 10.1016/j.gie.2021.11.038.
5. Yamamoto H, Despott EJ, Gonzalez-Suarez B et al. The evolving role of device-assisted enteroscopy: the state of the art as of August 2023. Best Pract Res Clin Gastroenterol 2023; 64–65: 101858. doi: 10.1016/j.bpg.2023.101858.
6. Lu Z, Qi Y, Weng J et al. Efficacy and safety of single-balloon versus double-balloon enteroscopy: a single-center retrospective analysis. Med Sci Monit 2017; 23: 1933–1939. doi: 10.12659/msm.900343.
7. Koh JTE, Wei LK, Francisco CP et al. Double balloon enteroscopy versus single balloon enteroscopy: a comparative study. Medicine (Baltimore) 2024; 103(20): e38119. doi: 10.1097/MD.0000000000038119.
8. Wadhwa V, Sethi S, Tewani S et al. A meta-analysis on efficacy and safety: single-balloon vs. double-balloon enteroscopy. Gastroenterol Rep (Oxf) 2015; 3(2): 148–155. doi: 10.1093/gastro/gov003.
9. De Koning M, Moreels TG. Comparison of double-balloon and single-balloon enteroscope for therapeutic endoscopic retrograde cholangiography after Roux-en-Y small bowel surgery. BMC Gastroenterol 2016; 16(1): 98. doi: 10.1186/s12876-016-0512-6.
10. Takano N, Yamada A, Watabe H et al. Single-balloon versus double-balloon endoscopy for achieving total enteroscopy: a randomized, controlled trial. Gastrointest Endosc 2011; 73(4): 734–739. doi: 10.1016/j.gie.2010.10.047.
11. Yamamoto H, Sekine Y, Sato Y et al. Total enteroscopy with a nonsurgical steerable double-balloon method. Gastrointest Endosc 2001; 53(2): 216–220. doi: 10.1067/mge.2001.112181.
12. Yin A, Hu W, Zhao L et al. Diagnosis and therapy using double-balloon endoscopy for small bowel disease: experience from a Chinese tertiary hospital. J Int Med Res 2020; 48(10): 300060520959489. doi: 10.1177/03000 60520959489.
13. Kopacova M, Rejchrt S, Tacheci I et al. Hyperamylasemia of uncertain significance associated with oral double-balloon enteroscopy. Gastrointest Endosc 2007; 66(6): 1133–1138. doi: 10.1016/j.gie.2007.03.1085.
14. Neuhaus H, Beyna T, Schneider M et al. Novel motorized spiral enteroscopy: first clinical case. VideoGIE 2016; 1(2): 32–33. doi: 10.1016/j.vgie.2016.08.005.
15. Beyna T, Arvanitakis M, Schneider M et al. Motorised spiral enteroscopy: first prospective clinical feasibility study. Gut 2021; 70(2): 261–267. doi: 10.1136/gutjnl-2019-319908.
16. Beyna T, Arvanitakis M, Schneider M et al. Total motorized spiral enteroscopy: first prospective clinical feasibility trial. Gastrointest Endosc 2021; 93(6): 1362–1370. doi: 10.1016/j.gie.2020.10.028.
17. Beyna T, Schneider M, Pullmann D et al. Motorized spiral colonoscopy: a first single-center feasibility trial. Endoscopy 2018; 50(5): 518–523. doi: 10.1055/s-0043-123577.
18. Kopacova M, Tacheci I, Rejchrt S et al. Double balloon enteroscopy and acute pancreatitis. World J Gastroenterol 2010; 16(19): 2331–2340. doi: 10.3748/wjg.v16.i19.2331.
19. Chaze I, Gincul R, Lepilliez V et al. Gastroesophageal intussusception and multivisceral failure after per oral spiral enteroscopy. Video J Encycloped GI Endoscop 2013; 1(1): 230–232. doi: 10.1016/S2212-0971(13)70098-0.