Autoimunitní pankreatitida v dětském věku
Tereza Sarnovská1, Kateřina Jelínková2, Filip Neumann Orcid.org 3, Dagmar Barnetová1, René Hrdlička1
+ Pracoviště
Souhrn
Autoimunitní pankreatitida (AIP) je idiopatické zánětlivé onemocnění slinivky břišní, se kterým se vzácně setkáváme i u pediatrických pacientů. Ve srovnání s dospělými pacienty se však může klinická manifestace u dětí lišit. Rozdílná jsou také kritéria pro potvrzení diagnózy AIP. Prezentujeme kazuistiku 13letého chlapce přijatého na naše pracoviště pro měsíc trvající bolesti břicha, hmotnostní úbytek, zvracení a náhlý rozvoj ikteru. Vstupní laboratorní parametry vykazovaly známky cholestázy, zánětlivé parametry a pankreatické enzymy byly v normálním rozmezí. ERCP vyšetření prokázalo stenózu pankreatické části ductus choledochus, sonografické vyšetření a MRCP vyšetření zobrazilo lézi v oblasti hlavy pankreatu a známky typické pro autoimunitní pankreatitidu. Na základě těchto nálezů byla zahájena léčba orálními kortikosteroidy v iniciální dávce 30 mg/den s postupným snižováním až na aktuální udržovací dávku (5 mg prednisonu na den). Pacient je aktuálně v klinické remisi. Přetrvává u něj ale exokrinní dysfunkce pankreatu, kterou řešíme substitucí pankreatických enzymů. Cílem sdělení je prezentovat základní znaky pediatrické formy AIP a poukázat na rozdíly mezi tímto onemocněním u dětí a dospělých.
Klíčová slova
autoimunitní pankreatitida, pediatrická autoimunitní pankreatitida, imunoglobulin G4, MRCP, steroidy
Úvod
Autoimunitní pankreatitida (AIP) patří mezi vzácná onemocnění. Přestože se první zmínky o AIP objevily již v roce 1961, kdy Sarles et al popsali formu chronické pankreatitidy asociované s hypergamaglobulinemií, přesněji nemoc definovali až Yoshida et al v roce 1995 [1,2]. Nicméně až v roce 2011 byla stanovena jasná diagnostická kritéria pro AIP u dospělé populace. Tato kritéria jsou založena na histomorfologii žlázy, nálezech při použití zobrazovacích metod, sérologii, přítomnosti postižení jiných orgánů a pozitivní odezvě na podání steroidů [3,4].
U dětských pacientů je dat a publikovaných případů týkajících se AIP mnohem méně. Z tohoto důvodu často v pediatrické gastroenterologii vycházíme z doporučení pro dospělé pacienty [5]. Jak však vyplývá z několika dosavadních kazuistik a pozorování, klinická manifestace a průběh onemocnění u dětí se může do značné míry lišit ve srovnání s dospělými [3].
Popis vlastního případu
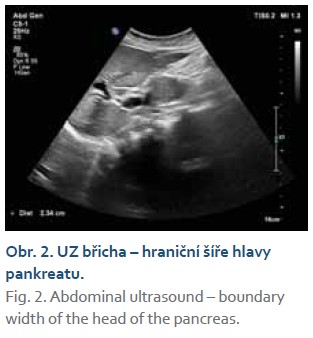
Na naše pracoviště byl přijat 13letý chlapec pro přibližně měsíc trvající bolesti břicha, intermitentní zvracení, hmotnostní úbytek a subikterus sklér. Chlapec asi týden před přijetím pozoroval tmavší moč a světlejší charakter stolice, subikteru si všimli rodiče v den přijetí k hospitalizaci. Ve vstupním laboratorním vyšetření byl nález smíšené hyperbilirubinemie (celkový bilirubin 120,1 µmol/l, konjugovaný 82,2 µmol/l), elevace transamináz (ALT 11,01 µkat/l, AST 6,14 µkat/l) a obstrukčních enzymů (ALP 11,24 µkat/l, GGT 4,56 µkat/l). Krevní obraz, CRP a hodnoty pankreatických enzymů byly v normálním rozmezí. Transabdominální ultrasonografické (USG) vyšetření zobrazilo dilataci žlučových cest a pankreatického vývodu bez nálezu litiázy. Současně byla nalezena izoechogenní léze v oblasti hlavy pankreatu (obr. 1).
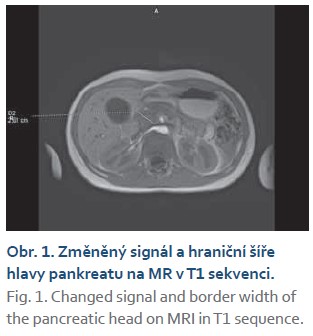
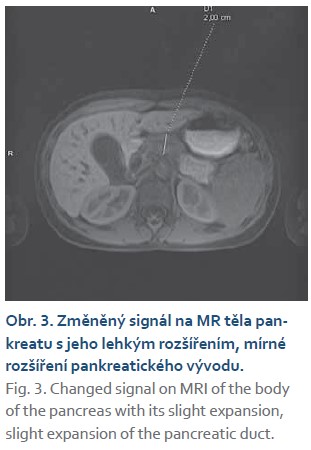
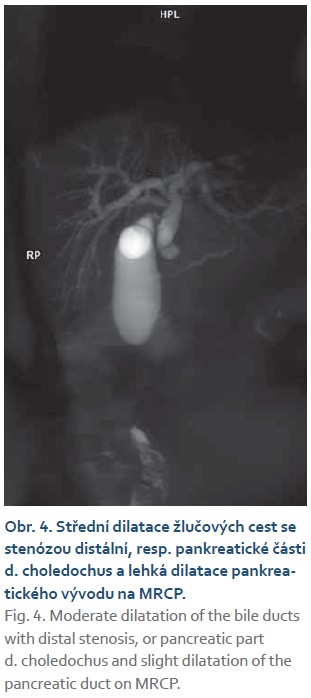
K lepšímu zobrazení byla indikována magnetická rezonance, vč. magneticko-rezonanční cholangiopankreatikografie (MRCP) (obr. 2–4). Zde byla potvrzena těsná stenóza intrapankreatické části ductus choledochus. Pankreas jevil difuzní odchylky v signálu (intenzita výrazně snížená na T1 obrazech a lehce zvýšená v T2), tumorózní expanze nebyla identifikována. Pacient následně podstoupil endoskopickou retrográdní cholangiopankreatikografii (ERCP) a byla provedena papilosfinkterotomie se zavedením duodenobiliárního stentu. Po ERCP došlo k rychlému ústupu ikteru, poklesu obstrukčních enzymů a již 3. den po výkonu k normalizaci sonografického nálezu na žlučových cestách. Přetrvávala lehká dilatace pankreatického vývodu a cholecystopatie. Po osmidenní hospitalizaci byl chlapec propuštěn do domácí péče.
V rámci vyšetřování hepatopatie byla zjištěna pozitivita IgM a IgG protilátek viru hepatitidy E, který jako potenciální spouštěcí faktor autoimunitního procesu nemůžeme zcela vyloučit. Hladina imunoglobulinů vč. IgG4 byla v mezích normy. Kompletní imunologický panel vč. antinukleárních protilátek (ANA) a revmatoidního faktoru (RF) byl rovněž negativní. Genetické vyšetření nepotvrdilo přítomnost genů asociovaných s rozvojem hereditární pankreatitidy.
Na základě klinického obrazu a nálezu na zobrazovacích metodách byla stanovena diagnóza autoimunitní pankreatitidy a zahájena kortikoterapie v dávce 30 mg prednisonu na den. Vzhledem k dobré klinické a laboratorní odezvě jsme po 2 týdnech začali dávku postupně snižovat. Pacient podstoupil po 4 měsících kontrolní ERCP s extrakcí duodenobiliárního stentu, stenóza intrapankreatického choledochu zobrazená při předchozím vyšetření již nebyla patrná. Od počátku potíží jsme zaznamenávali opakovaně zvýšenou hladinu fekálního kalprotektinu (F-CPT) s maximem 408,8 µg/g, pro možný souběh s IBD je pacient pečlivě monitorován, momentálně se hodnoty F-CPT pohybují do 100 µg/g. Aktuálně je pacientův klinický stav dobrý, nadále ale přetrvávají extrémně nízké hladiny elastázy ve stolici, probíhá substituce pankreatických enzymů. Endokrinní funkce pankreatu je neporušená, přechodně zachycené vyšší hodnoty glykemie nalačno se spontánně upravily, s diabetem asociované autoprotilátky má pacient negativní. Sonografický nález je příznivý. V plánu je postupné úplné vysazení kortikoidní terapie. V případě relapsu nemoci bude nutná histologická verifikace pomocí aspirační biopsie tenkou jehlou (FNAB).
Diskuze
V roce 2018 Scheers et al vydali práci za cílem sjednocení diagnosticko-terapeutického přístupu k pediatrické formě AIP (P-AIP). Jedná se o konsenzus skupiny odborníků, který vychází mj. i z dat získaných z databáze největší mezinárodní multicentrické studie pankreatitidy u dětí INSPPIRE [3,6,7]. Ze shromážděných dat vyplývá, že nejčastějším projevem AIP u dětí je rychlý nástup bolestí břicha a/nebo ikterus oproti často bezbolestnému ikteru u dospělých. Mezi další příznaky patří ztráta hmotnosti, nauzea a zvracení. Medián věku je 13 let s lehkou převahou chlapců [3,6]. Tomu odpovídá i případ našeho pacienta.
Až v polovině případů bývají zachyceny normální hodnoty pankreatických enzymů a jenom vzácně nacházíme zvýšené hodnoty IgG4. U dospělých pacientů je naopak nález elevace IgG4 v krevním séru charakteristický, s 97% specificitou a 95% senzitivitou predikující diagnózu AIP (především její 1. typ) [8]. Stejně tak u pediatrické formy AIP nemáme dostatek dat, která by prokazovala souvislost se zvýšením titrů protilátek ANA, RF nebo protilátek proti Sacharomyces cerevisiae (ASCA) [6].
Metodou první volby v diagnostice je transabdominální ultrazvuk, kde prokazujeme difuzně, fokálně nebo multifokálně zvětšený hypoechogenní pankreas. U pacientů s ikterem také dilataci proximální části ductus choledochus zužující se distálně směrem k hlavě pankreatu bez nálezu choledocholitiázy [3]. Na MRCP je kromě hypoechogenní zvětšené žlázy obvyklým obrazem také hypodenzní (na T2 vážených obrazech) „halo“ kolem pankreatu, snížené sycení žlázy kontrastní látkou (na T1 obrazech), nepravidelnosti pankreatického vývodu a prestenotická dilatace ductus choledochus [6]. Nálezy na ERCP obvykle korelují s nálezy MRCP [3].
U dospělých pacientů rozlišujeme na základě histomorfologie dva typy AIP:
- AIP 1. typu, tzv. lymfoplazmocytární sklerozující pankreatitida, také označována jako GEL negativní forma v důsledku absence granulocytárních epitelových lézí;
- AIP 2. typu, tzv. centroduktální sklerozující pankreatitida vyznačující se GEL pozitivitou [3,9].
U dětí standardně nerozlišujeme AIP na dva typy a často nacházíme histopatologické znaky obou (granulocytární epiteliální léze, lymfoplazmocytární infiltrace, známky pankreatické fibrózy) [3,6]. Vzhledem k extrémně nízkému riziku rozvoje karcinomu pankreatu u dětí je možno P-AIP stanovit pouze na základě klinického vyšetření a nálezu na zobrazovacích metodách. Při jakýchkoli pochybnostech je však nezbytné doplnit FNAB k vyloučení nádorového onemocnění [6].
Jako léčba první volby se doporučují orální kortikosteroidy, současně je jejich promptní efekt jedním ze základních charakteristických rysů P-AIP. Doporučená iniciální dávka se pohybuje v rozmezí 1–1,5 mg/kg/den s maximem 40–60 mg/den po dobu 2–4 týdnů s následným postupným snižováním. Úspěšnost léčby by měla být hodnocena jednak klinickou odpovědí, a to 2 týdny po nasazení kortikoterapie, a jednak úpravou nálezu na zobrazovacích metodách, přibližně 3 měsíce od začátku léčby [6]. Dle práce Scheers et al, která sledovala soubor 29 dětí, bylo vysazení kortikoidů možné v průběhu 2–24 měsíců [6]. V případě relapsu je možné kúru kortikoidů zopakovat. Alternativou kortikoidů nebo v případě jich selhání jsou další léčebnou možností imunomodulátory (6-merkaptopurin, mykofenolát-mofetil, azathioprin) nebo infliximab [6].
U dospělých pacientů se nemoc vzácně vyskytuje izolovaně [9]. AIP 1. typu je většinou spojena s IgG4 asociovanými nemocemi jako IgG4 pozitivní cholangitida, Mikuliczův syndrom a IgG4-pozitivní retroperitoneální fibróza. Mezi extrapankreatické zánětlivé projevy u AIP 2.typu patří zánět proximální části žlučovodu, tyreoiditida a až ve 30 % zánětlivá střevní onemocnění (IBD) [9]. Nález extrapankreatických postižení orgánů je zároveň významným faktorem svědčícím pro diagnózu AIP proti karcinomu [10]. U dětí je naopak rozvoj IgG4 extrapankreatických lézí neobvyklý, pohybující se v jednotkách procent. AIP ale zůstává až v jedné třetině případů predisponujícím faktorem rozvoje jiných autoimunitních nemocí, kdy se nejčastěji jedná o ulcerózní kolitidu [3].
Zkušenosti s dlouhodobým průběhem onemocnění a prognózou pacientů s P-AIP jsou zatím omezené. Jako následek se u části pacientů objevuje exokrinní insuficience a diabetes mellitus. Vzhledem k možnému zvýšenému riziku rozvoje karcinomu pankreatu musí být všichni pacienti s P-AIP pravidelně dispenzarizovány gastroenterologem, a to i po dosažení dospělého věku [3,6].
ORCID autora
R. Hrdlička ORCID 0000-0003-2749-9190.
Doručeno/Submitted: 1. 4. 2023
Přijato/Accepted: 6. 4. 2023
MUDr. Tereza Sarnovská
Dětské oddělení
Oblastní nemocnice Kolín, a. s.
nemocnice Středočeského kraje
Žižkova 146
280 02 Kolín 3
tereza.sarnovska@gmail.com
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Dítě P, Ševčíková A, Novotný I et al. Autoimunitní pankreatitída v České republice – region jižní Morava. Čes Slov Gastroenter Hepatol 2007; 61(2): 82–85.
2. Yoshida K, Toki F, Takeuchi T et al. Chronic pancreatitis caused by an autoimmune abnormality. Proposal of the concept of autoimmune pancreatitis. Dig Dis Sci 1995; 40(7): 1561–1568. doi: 10.1007/BF02285209.
3. Scheers I, Palermo JJ, Freedman S et al. Autoimmune Pancreatitis in Children: Characteristic Features, Diagnosis, and Management. Am J Gastroenterol 2017; 112(10): 1604–1611. doi: 10.1038/ajg.2017.85.
4. Shimosegawa T, Chari ST, Frulloni L et al. International Consensus Diagnostic Criteria for Autoimmune Pancreatitis: Guidelines of the International Association of Pancreatology. Pancreas 2011; 40(3): 352–358. doi: 10.1097/MPA.0b013e3182142fd2.
5. Okazaki K, Chari ST, Frulloni L et al. International consensus for the treatment of autoimmune pancreatitis. Pancreatology 2017; 17(1): 1–6. doi: 10.1016/j.pan.2016.12.003.
6. Scheers I, Palermo JJ, Freedman S et al. Recommendations for Diagnosis and Management of Autoimmune Pancreatitis in Childhood: Consensus from INSPPIRE. J Pediatr Gastroenterol Nutr 2018; 67(2): 232–236. doi: 10.1097/ MPG.0000000000002028.
7. Morinville VD, Lowe ME, Ahuja M et al. Design and implementation of INSPPIRE. J Pediatr Gastroenterol Nutr 2014; 59(3): 360–364. doi: 10.1097/MPG.0000000000000417.
8. Dítě Z, Novotný I, Kala Z et al. Pozitivita imunoglobulinu IgG4 v krevním séru u osob s karcinomem slinivky břišní. Gastroent Hepatol 2012; 66(3): 187–190.
9. Dítě P, Novotný I, Kianička B et al. Autoimunitní pankreatitida – diagnostický konsenzus. Vnitř Lék 2015; 61(2): 114–118.
10. Uvírová M, Bojková M, Novotný I et al. Problematika diferenciální diagnostiky autoimunitní formy pankreatitidy a pankreatického adenokarcinomu. Gastroent Hepatol 2014; 68(6): 492–496. doi: 10.14735/amgh2014492.