Prevalencia a asociované faktory ovariálnych cýst u pacientiek s Crohnovou chorobou
Veronika Suchá1, Michaela Jezberová2, Barbora Kadlečková3, Katarína Otottová4, Ľubomír Jurgoš Orcid.org 1, Soňa Kiňová Orcid.org 5, Dušan Podmanický6,7, Zuzana Zelinková Orcid.org 3
+ Pracoviště
Souhrn
Úvod: Historické štúdie naznačujú, že ovariálne cysty sa u žien s Crohnovou chorobou (CD) vyskytujú častejšie v porovnaní s bežnou populáciou. Väčšinou sú popisované náhodne v rámci zobrazovacích vyšetrení abdomenu realizovaných s cieľom posúdiť rozsah perianálneho a/alebo luminálneho ochorenia. Preto cieľom našej štúdie bolo zhodnotiť prevalenciu a faktory asociované so vznikom ovariálnych cýst u pacientiek s CD. Metodika: Pacientky boli identifikované prostredníctvom automatizovaného diagnostického kódovacieho systému. Zaradené boli tie, ktoré podstúpili zobrazovacie vyšetrenie malej panvy. Zaznamenané boli demografické údaje o veku, liečbe a predchádzajúcej chirurgickej intervencii v súvislosti s CD. Asociácia týchto faktorov s výskytom ovariálnych cýst bola štatisticky vyhodnotená použitím chi-kvadrátového testu. Výsledky: Zaradených bolo 166 žien; 153 podstúpilo magneticků rezonanciu, 8 CT a 5 ultrasonografické vyšetrenie. Celkem 71 % bolo liečených anti-TNF (tumor necrosis factor), 19 % azatioprínom a u 10 % nebola podávaná imunosupresívna liečba. Celkem 33 % malo v anamnéze údaj o min. jednej chirurgickej intervencii. Ovariálne cysty boli popísané v 35 prípadoch. Medzi pacientkami s ovariálnymi cystami bolo signifikantne vyššie percento pacientiek liečených anti-TNF (88 %) v porovnaní s pacientkami bez nálezu ovariálnych cýst (66 %; p < 0,001). Nezávisle od anti-TNF liečby bolo medzi pacientkami s ovariálnymi cystami signifikantne vyššie percento s anamnézou brušnej chirurgie v porovnaní s pacientkami bez nálezu ovariálnych cýst (69 vs. 24 %; p < 0,001). Záver: Ovariálne cysty boli nájdené u 21 % pacientiek s CD, čo je dvojnásobok v porovnaní s údajmi o zdravej populácii. Liečba anti-TNF a brušná chirurgická intervencia predstavujú nezávislé faktory asociované s výskytom ovariálnych cýst.
Klíčová slova
Crohnova choroba, anti-TNF, chirurgická léčba, ovariální cysty
Úvod
Niekoľko údajov z historických štúdií naznačuje, že frekvencia ovariálnych cýst u žien s nešpecifickými zápalovými ochoreniami čriev (IBD) môže byť vyššia v porovnaní s bežnou populáciou [1,2]. Iná štúdia poukázala na fakt, že ovariálne cysty by mohli byť ďalšou extraintestinálnou manifestáciou IBD [3].
Ovariálne cysty sú väčšinou náhodným nálezom pri zobrazovacích vyšetreniach abdomenu realizovaných s cieľom posúdiť rozsah perianálneho a/alebo luminálneho ochorenia. Ich povaha a klinický význam sú nejasné. Gastroenterológ indikujúci zobrazovacie vyšetrenia je často konfrontovaný s týmto náhodným nálezom, ktorý môže byť relevantný pre ďalší manažment pacientky, a to ako v interpretácii jej klinických ťažkostí, tak aj pre praktický prístup k rozsahu imunosupresívnej liečby alebo chirurgických intervencií.
Vyššie uvedené štúdie naznačujúce vyšší výskyt ovariálnych cýst u pacientiek s IBD neanalyzovali faktory s nimi asociované. Štúdie na zvieratách preukázali, že expresia cytokínov, predovšetkým TNFα (tumor necrosis factor α) a interleukinu IL-1β, je signifikantne zvýšená počas periódy indukcie luteolýzy [4]. Vzhľadom k týmto údajom by imunosupresívna liečba a osobitne anti-TNF biologiká mohli interferovať s patogenézou ovariálnych cýst. Výskyt a faktory asociované s ovariálnymi cystami u IBD pacientiek v anti-TNF ére však doteraz neboli analyzované. Cie?om na?ej ?t?dľom našej štúdie bolo preto zhodnotiť prevalenciu a faktory asociované s ovariálnymi cystami u pacientiek s CD.
Súbor pacientov a metodika
V rámci retrospektívnej prierezovej štúdie boli analyzované údaje pacientiek s CD dispenzarizovaných ve 3 gastroenterologických pracoviskách (2 centrá pre biologickú liečbu a 1 všeobecná gastroenterologická ambulancia) k marcu 2018. Zoznam všetkých pacientiek s CD sledovaných na týchto 3 pracoviskách bol vytvorený automaticky prostredníctvom vyhľadávania kódu diagnózy podľa medzinárodnej klasifikácie chorôb MKCH10 zadaného jednotlivým informačným systémom.
Do štúdie boli zaradené pacientky, ktoré podstúpili niektoré zo zobrazovacích vyšetrení zobrazujúcich malú panvu. Vylúčené boli pacientky po adnexektómii v anamnéze. Prítomnosť ovariálnej cysty/cýst bola zistená z nálezov magnetickej rezonancie (MR), počítačovej tomografie (CT) alebo ultrasonografie (USG). Analyzované zobrazovacie vyšetrenia boli realizované v období rokov 2014 a 2018. V prípade viacerých zobrazení bolo hodnotené posledné realizované vyšetrenie. Pre potvrdenie diagnózy a presnú charakterizáciu lézií bolo realizované druhé čítanie MR a CT.
Potenciálne asociované faktory, ako vek, typ medikamentóznej liečby a predchádzajúce chirurgické intervencie v súvislosti s CD, boli zistené z chorobopisov. Rozdiely v medikamentóznej liečbe a prechádzajúcej chirurgickej intervencii medzi skupinou pacientiek s nálezom ovariálnych cýst a pacientkami bez tohto nálezu boli hodnotené štatisticky prostredníctvom chi-kvadrátového testu. Rozdiely vo veku medzi týmito dvomi skupinami boli hodnotené nepárovým t-testom.
Výsledky
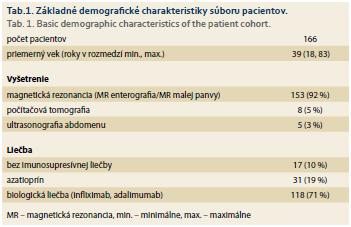
Spolu bolo identifikovaných 390 pacientiek, z toho 168 malo realizované zobrazovacie vyšetrenia zahŕňajúce malú panvu (USG, CT alebo MR). Dve pacientky boli vylúčené pre anamnestický údaj o adnexektómii v minulosti. Základné demografické charakteristiky a lie?ba, ktor? pačba, ktorú pacientky užívali v čase realizácie zobrazovacieho vyšetrenia, sú uvedené v tab. 1.
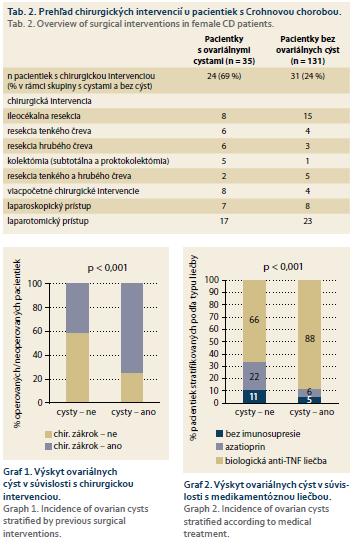
Do ďalšej analýzy bolo zahrnutých 166 žien (priemerný vek 39 rokov; v rozmedzí 18–83 rokov), u ktorých bolo realizované MR, CT alebo USG so zobrazením malej panvy. Primárne boli zobrazovacie vyšetrenia realizované za účelom stanovenia rozsahu a aktivity ochorenia. Celkem 153 pacientiek podstúpilo MR (92 %), 8 pacientek CT (5 %) a 5 pacientiek USG brucha (3 %). Celkem 117 pacientiek (71 %) bolo liečených anti-TNF biologikami (z nich 34–29 % malo podávaný infliximab a 84–71 % adalimumab), 31 azatioprínom (19 %) a 17 pacientiek (10 %) nemalo žiadnu imunosupresívnu liečbu. 55 žien (33 %) malo v anamnéze údaj o minimálne jednej chirurgickej intervencii v súvislosti s CD (typy intervencií sú uvedené v tab. 2).
Ovariálne cysty boli popísané ako náhodný nález v rámci zobrazovacích vyšetrení v 35 prípadoch (21 %). Vek pacientiek sa nelíšil u žien s ovariálnymi cystami (38 vs. 39 rokov, p = 0.66) alebo bez nich. Medzi pacientkami s ovariálnymi cystami bolo signifikantne vyššie percento pacientiek liečených anti-TNF biologikami (31–88 %) v porovnaní s pacientkami bez nálezu ovariálnych cýst (87–66 %; p < 0,001) (graf 1 a 2). Nezávisle od anti-TNF liečby bolo medzi pacientkami s ovariálnymi cystami signifikantne vyššie percento pacientiek s anamnézou brušnej chirurgie v porovnaní s pacientkami bez nálezu ovariálnych cýst (69 vs. 24 %; p < 0,001).
Z 35 pacientiek, u ktorých boli v rámci zobrazovacích vyšetrení popísané ovariálne cysty, 24 (69 %) malo v anamnéze chirurgickú intervenciu v súvislosti s CD. Prehľad chirurgických intervencií, ktoré boli vykonané u pacientiek s CD, zobrazuje tab. 2.
Za účelom potvrdenia diagnózy ovariálnej cysty a pre presnú charakteristiku lézií bolo realizované druhé čítanie MR a CT nálezov. Žiadna cystická lézia nemala atribúty podozrivé pre malignitu. Popísané boli simplexné funkčné folikulárne/ovariálne cysty rôznej veľkosti, ale tiež komplikované ovariálne a paraovariálne cysty – hemoragické, retenčné alebo cysty s peritoneálnou ohraničenou kolekciou tekutiny. Cysty v ováriách neboli korelované s menštrua?n?m cyklom pačným cyklom pacientky.
Diskusia
Ovariálne cysty sa v bežnej populácii vyskytujú v priemere u 7 % premenopauzálnych žien [5,6] a u 3–18 % u žien po menopauze [7–12]. Častejšie využitie USZ v gynekologickej, ale aj gastroenterologickej praxi a všeobecne rozšírené používanie iných zobrazovacích techník, ako je CT a MR, so sebou prináša narastajúci počet incidentálnych nálezov ovariálnych cýst [13]. Ovariálne cysty môžu byť symptomatické, objavené náhodne, alebo detekované počas skríningu. U žien v reprodukčnom veku je väčšina cystických lézií benígna s rizikom malignity menej ako 1 % [6]. Riziko rozvoja malignity narastá s vekom. U žien po menopauze sa pohybuje v rozmedzí 29–35 % [12]. Simplexné cysty do 5 cm u premenopauzálnych žien sa prevažne považujú za benígny nález [14].
V niekoľkých historických štúdiách bol popisovaný vyšší výskyt ovariálnych cýst u pacientiek s IBD, osobitne u pacientiek s CD, tieto práce však neanalyzovali rizikové faktory vzniku týchto cýst. Súčasne sa jedná o historické práce datujúce z éry pred anti-TNF liečbou, ktoré vzhľadom na rolu TNFα v luteolýze môžu zohrávať signifikantnú rolu pri vzniku a ďalšom správaní sa ovariálnych cýst.
V našej práci sme preto retrospektívne analyzovali výskyt ovariálnych cýst v populácii pacientiek s CD. Zaznamenal se vyšší výskyt ovariálnych cýst u žien s CD v porovnaní s údajmi uvádzanými v bežnej populácii, pričom lie?ba anti-TNF bčba anti-TNF biologikami a brušná chirurgická intervencia predstavovali nezávislé faktory asociované s výskytom cýst.
Vzhľadom k vyššie diskutovanej úlohe TNFα v luteolýze je možné, že nami zaznamenaná asociácia lie?by anti-TNF bčby anti-TNF biologikami a ovariálnych cýst má patofyziologický podklad v intervencii anti-TNF do tohto procesu. Anti-TNF biologiká patria do liečebného armamentária IBD vyše 20 rokov a doteraz takáto asociácia nebola zdokumentovaná [15,16]. Navyše, pacientky s IBD lie?en? anti-TNF bčené anti-TNF biologikami v remisii majú rovnakú fertilitu a fekonditu ako ich zdravé rovesníčky. Nami pozorovaný fenomén sa nezdá byť relevantný pre reprodukčné zdravie pacientiek s touto liečbou. Na druhej strane, biologické správanie týchto hypoteticky anti-TNF indukovaných cýst nie je jednoznačne predvídateľné a je otázne, či možno extrapolovať na túto klinickú situáciu benígny charakter ovariálnych cýst u premenopauzálnych inak zdravých žien [17]. Z tohto hľadiska je namieste určitá vigilancia gastroenterológov starajúcich sa o IBD pacientky s náhodným záchytom ovariálnych cýst zobrazovacími vyšetreniami indikovanými gastroenterológmi. Pacientka s takýmto náhodným nálezom by, podľa nášho názoru, mala byť odoslaná na ďalšie vyšetrenie k dedikovanému onkogynekológovi, ktorý by mal byť do detailov informovaný o jej klinickom kontexte a liečebných postupoch aplikovaných gastroenterológom.
Druhým nezávislým faktorom asociovaným s výskytom ovariálnych cýst bola anamnéza chirugickej intervencie. Táto asociácia je pravdepodobne aj odrazom vyššieho výskytu ovariálnych cýst u pacientiek s IBD v historických kohortách. V súvislosti so zápalovými, pozápalovými alebo pooperačnými zmenami v panvi (pri CD alebo iných zápaloch) sa vyskytujú cysty ovariálne/paraovariálne podmienené určitou retrakciou, s vyšším výskytom zakrvácania do cysty a perzistenciou cysty väčšej veľkosti ako normálna veľkosť. V rámci diferenciálnej diagnostiky ovariálnych cýst sa pri zobrazovacích vyšetreniach niekedy náročne odlišujú peritoneálne inklúzne cysty, ktoré súvisia s trakciou fibróznych zmien po zápale alebo operácii, s retenciou a ohraničením tekutiny [18–21]. Chirurgická intervencia asociovaná v našej štúdii s vyšším výskytom ovariálnych cýst môže byť sprievodným javom odrážajúcim komplikovaný priebeh ochorenia a nemusí nevyhnutne znamenať kauzálnu súvislosť s chirugiou per se.
Nami pozorovaný vyšší výskyt ovariálnych cýst u pacientiek s CD, osobitne u pacientiek s anti-TNF liečbou a pacientiek po chirurgických intervenciách, prináša nový pohľad na jednu z možných patogenetických ciest vzniku ovariálnych cýst. Ovariálne cysty sa môžu spolupodieľať aj na symptomatológii pacientky [22] potenciálne mylne interpretovanej ako súviacej s CD a jej včasné riešenie v spolupráci s gynekológom tak predstavuje nástroj na zlepšenie kvality života týchto pacientiek. Vzhľadom na metodologické negatíva našej štúdie, osobitne jej retrospektívny prierezový charakter sa nedokážeme vyjadriť jednoznačne ku kazualite nami popisovaných asociácií. Ako však uvádzame vyššie, argumenty z poznatkov o fyziológii ovulačného cyklu a role TNFα v ňom podporujú hypotézu kauzálnej súvislosti nami pozorovanej asociácie ovariálnych cýst s anti-TNF liečbou.
Záverom konštatujeme, že pacientky s CD majú v porovnaní s literárnymi údajmi zo zdravej populácie dvojnásobne vyšší výskyt ovariálnych cýst náhodne zachytených pri zobrazovacích vyšetreniach. Anti-TNF liečba a chirurgická intervencia v našej retrospektívnej štúdií zahŕňajúcej vyše 150 pacientiek s CD predstavovali nezávislý faktor asociovaný s týmto vyšším výskytom. Týmto náhodným nálezom by gastroenterológ mal venovať pozornosť a brať ich do úvahy v diferenciálnej diagnostike ťažkostí pacientiek s CD ako aj pri ich ďalšom manažmente v spolupráci s gynekológom.
Autoři deklarují, že v souvislosti s předmětem studie nemají žádné komerční zájmy.
The authors declare they have no potential conflicts of interest concerning drugs, products, or services used in the study.
Redakční rada potvrzuje, že rukopis práce splnil ICMJE kritéria pro publikace zasílané do biomedicínských časopisů.
The Editorial Board declares that the manuscript met the ICMJE „uniform requirements“ for biomedical papers.
Doručeno/Submitted: 3. 6. 2018
Přijato/Accepted: 8. 7. 2018
doc. MUDr. Zuzana Zelinková, Ph.D.
Gastroenterologické oddelenie
a oddelenie digestívnej endoskopie
Nemocnica svätého Michala, a. s.
Satinského 1, 811 08 Bratislava
zuzana.zelinkova@nsmas.sk
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Nissen KR, Lenz S, Sorensen SS et al. Ovarian cysts in women with inflammatory bowel disease. Acta Obstet Gynecol Scand 1988; 67 (3): 237–240.
2. Weber AM, Ziegler C, Belinson JL et al. Gynecologic history of women with inflammatory bowel disease. Obstet Gynecol 1995; 86 (5): 843–847.
3. Bednarz W, Woldan J, Wojczys R. Ovarian cysts as extrasystemic manifestations of inflammatory bowel disease. Pol Prz Chir 2002; 74 (1): 31–35.
4. Neuvians TP, Schams D, Berisha B et al. Involvement of pro-inflammatory cytokines, mediators of inflammation, and basic fibroblast growth factor in prostaglandin F2alpha-induced luteolysis in bovine corpus luteum. Biol Reprod 2004; 70 (2): 473–480. doi: 10.1095/biolreprod.103.016154.
5. Borgfeldt C, Andolf E. Transvaginal sonographic ovarian findings in a random sample of women 25–40 years old. Ultrasound Obstet Gynecol 1999; 13 (5): 345–350. doi: 10.1046/j.1469-0705.1999.13050345.x.
6. Guideline no. 62, 2011. Royal College of Obstetricians and Gynaecologists. Management of Suspected Ovarian Masses in Premenopausal Women. [online] Available from: https: //www.rcog.org.uk/globalassets/documents/guidelines/gtg_62.pdf.
7. Hilger WS, Magrina JF, Magtibay PM. Laparoscopic management of the adnexal mass. Clin Obstet Gynecol 2006; 49 (3): 535–548.
8. Dørum A, Blom GP, Ekerhovd et al. Prevalence and histologic diagnosis of adnexal cysts in postmenopausal women: an autopsy study. Am J Obstet Gynecol 2005; 192 (1): 48–54. doi: 10.1016/j.ajog.2004.07.038.
9. Greenlee RT, Kessel B, Williams CR et al. Prevalence, incidence, and natural history of simple ovarian cysts among women >55 years old in a large cancer screening trial. Am J Obstet Gynecol 2010; 202 (4): 373. e1–9. doi: 10.1016/j.ajog.2009.11.029.
10. Zalud I, Busse R, Kurjak BF. Asymptomatic simple ovarian cyst in postmenopausal women: syndrome of ‘visible ovary’. Donald School J Ultrasound Obstet Gynecol 2013; 7: 182–186. doi: 10.5005/jp-journals-10009-1282.
11. Healy DL, Bell R, Robertson DM et al. Ovarian status in healthy postmenopausal women. Menopause 2008; 15 (6): 1109–1114. doi: 10.1097/ gme.0b013e31816ddb6f.
12. Guideline no. 34, 2016. Royal College of Obstetricians and Gynaecologists. Ovarian cysts in postmenopausal women. [online] Available from: https: //www.rcog.org.uk/en/guidelines-research-services/guidelines/gtg34.
13. Rusňák I, Štencl J. Ultrazvuková diagnostika ovariálnych nádorov. 1. vyd. Bratislava: Nadácia vznik a zdravý vývoj plodu 1995.
14. Levine D, Brown DL, Andreotti RF et al. Management of asymptomatic ovarian and other adnexal cysts imaged at US: Society of Radiologists in Ultrasound Consensus Conference Statement. Radiology 2010; 256 (3): 943–954. doi: 10.1148/radiol.10100213.
15. Lichtenstein GR, Feagan BG, Cohen RD et al. Drug therapies and the risk of malignancy in Crohn’s disease: results from the TREAT™ Registry. Am J Gastroenterol 2014; 109 (2): 212–223. doi: 10.1038/ajg.2013.441.
16. D’Haens G, Reinisch W, Satsangi J et al. PYRAMID registry: an observational study of adalimumab in Crohn’s dinase – results at year 7. J Crohns Colitis 2016; 10 (Suppl 1): S55–S56. doi: 10.1093/ecco-jcc/jjw019.076.
17. van der Woude CJ, Ardizzone S, Bengtson MB et al. ECCO Guidelines/Consensus Paper. The second European evidenced-based consensus on reproduction and pregnancy in inflammatory bowel disease. J Crohns Colitis 2015; 9 (2): 107–124. doi: 10.1093/ecco-jcc/jju006.
18. Forstner R, Thomassin-Naggara I, Cunha TM et al. ESUR recommendations for MR imaging of the sonographically indeterminate adnexal mass: an update. Eur Radiol 2017; 27 (6): 2248–2257. doi: 10.1007/s00330-016-4600-3.
19. Spencer JA, Ghattamaneni S. MR imaging of the sonographically indeterminate adnexal mass. Radiology 2010; 256 (3): 677–694. doi: 10.1148/radiol.10090397.
20. Moyle PL, Kataoka MY, Nakai A et al. Nonovarian cystic lesions of the pelvis. Radiographics 2010; 30 (4): 921–938. doi: 10.1148/rg.304095 706.
21. Shetty MK. Adnexal masses: role of supplemental imaging with magnetic resonance imaging. seminars in ultrasound. Semin Ultrasound CT MR 2015; 36 (4): 369–384. doi: 10.1053/j.sult.2015.05.006.
22. Ďuricová D, Pfeiferová M, Bortlík M et al. Pacientská organizace Pacienti IBD. Kvalita života pacientů s idiopatickými střevními záněty v České republice – multicentrická studie. Gastroent Hepatol 2018; 72 (1): 11–19. doi: 10.14735/amgh201811.