Vliv pandemie covidu-19 na akutní pankreatitidu v České republice – pilotní data studie PANACOTA (PANcreatitis Acuta in COvid Time Analysis)
Martin Harazim1, Radek Kroupa1, Jiří Jarkovský Orcid.org 2,3, Ondřej Šanca2,3, Tomáš Andrašina4, Vladimír Procházka5, Michal Šenkyřík Orcid.org 1
+ Pracoviště
Souhrn
Úvod: Pandemie covidu-19 měla významný dopad na zdravotní péči. Zahraniční práce poukazují na možný negativní vliv infekce covidu-19 na vznik a tíži akutní pankreatitidy. Cílem práce je analýza vlivu pandemie covidu-19 na epidemiologii, terapii a prognózu akutní pankreatitidy na populační úrovni. Metody: Srovnání parametrů hospitalizací pro akutní pankreatitidu, poskytnuté péče a výsledků léčby v době pandemie (roky 2020 a 2021) s předchozími lety (2010–2019) s využitím dat Národního registru hrazených zdravotních služeb. Výsledky: Incidence v době pandemie se signifikantně nelišila od předchozího období: 67 vs. 63 na 100 000 obyvatel. Hospitalizace pro akutní pankreatitidu v jednotlivých měsících let 2020 a 2021 nijak nekorelovaly s počty pacientů pozitivních na covid-19. Celková mortalita na akutní pankreatitidu před pandemií a při ní byla prakticky stejná 3,8 a 3,9 %. V celém hodnoceném období let 2010–2021 byl pozorován trend k poklesu počtu chirurgicky řešených pacientů, pozvolný pokles počtu ERCP a vzestup endoskopických drenáží. Hrubá mortalita pacientů hospitalizovaných pro covid-19 a současně akutní pankreatitidu byla 14,2 % a tito nemocní byli operováni v 4,7 %. Závěr: Dle pilotních populačních dat neměla pandemie covidu-19 dopad na incidenci akutní pankreatitidy v České republice. Závažnější průběh a prognóza onemocnění souvisely s časově blízkou pozitivitou covidu-19. Častější indikace chirurgické i jiné intervence pro akutní pankreatitidu u osob pozitivních na covid-19 mohla souviset s narušením standardní kvality a dostupnosti péče.
Klíčová slova
akutní pankreatitida, COVID-19, epidemiologie, endoskopická drenáž, chirurgie, komplikace
Úvod
Akutní pankreatitida (AP) je iniciována náhlou neregulovanou aktivací proteolytických enzymů v pankreatické tkáni s následnou autodigescí žlázy a rozvojem lokální i systémové zánětlivé reakce. Její incidence celosvětově stále mírně narůstá [1]. Jako etiologické faktory jsou nejčastěji identifikovány žlučové kameny a alkohol, vzácněji další lokální nebo metabolické příčiny. Samotná virová etiologie je vzácná a obtížně detekovatelná [2]. Průběh AP je u většiny nemocných (až v 80 %) mírný, bez závažnějších následků. U menší části pacientů dochází k vývoji komplikací – lokálních i systémových spojených s orgánovou dysfunkcí, které jsou spojeny s významným nárůstem mortality na 20–30 % [3].
Infekce koronavirem SARS-CoV-2, která od roku 2020 celosvětově ovlivnila běžný život i zdravotní péči, je v literatuře považována za další možný etiologický spouštěč a faktor zhoršující průběh a prognózu AP [4,5]. Pandemie rovněž negativně ovlivnila možnosti a dostupnost standardní zdravotní péče pro řadu onemocnění a v mnoha případech vedla k odkládání kontaktu se zdravotní péčí. Klinický obraz a charakter průběhu AP vyžaduje téměř vždy hospitalizaci, kterou nelze odkládat ani plánovat. Hodnocení hospitalizací pro AP lze tedy považovat za reprezentativní pro hodnocení incidence i v době ovlivnění zdravotního systému pandemií.
Cílem studie PANACOTA (PANcreatitis Acuta in COvid Time Analysis) byla analýza vlivu pandemie covidu-19 na epidemiologii, terapii a prognózu akutní pankreatitidy na populační úrovni v České republice pomocí srovnání epidemiologických ukazatelů z let před pandemií a během ní.
Soubor pacientů a metodika
Pro účely studie byla retrospektivní data čerpána z Národního registru hrazených zdravotních služeb (NRHZS) Ústavu zdravotnicích informací a statistiky České republiky (ÚZIS ČR) z let 2010–2021, po oficiálním schválení žádosti příslušnými úřady se zachováním etických principů, plné anonymizace a souhrnného charakteru publikovatelných údajů. Hospitalizace z důvodu AP byly definovány pomocí Mezinárodní klasifikace nemocí kódem K85* na pozici hlavní diagnózy hospitalizačního případu akutní péče v DRG (diagnosis-related group) systému.
Mezi základní hodnocené parametry popisující hospitalizaci patřila celková délka hospitalizace, délka pobytu na JIP, mortalita za hospitalizace, potřeba umělé plicní ventilace a počet provedených CT vyšetření. Závažnost AP byla krom těchto parametrů primárně posuzována dle potřeby intervence, klinicky indikované pro zhoršení stavu pacienta k drenážnímu řešení komplikací, tj. provedení a vykázání perkutánní drenáže, endoskopické drenáže, chirurgické intervence zahrnující drenážní výkony a provedení cholecystektomie. K posouzení přístupu v léčbě AP byla analyzována i data o provedení endoskopické retrográdní cholangiografie s papilosfinkterotomií (ERCP s EPST). Z důvodu velkého množství dat a metodiky vykazování nebylo v tomto projektu reálné detailněji hodnotit časovou souslednost a intervaly mezi jednotlivými událostmi a intervencemi.
Informace o pozitivitě testu na SARS-CoV-2 byla čerpána z Informačního systému infekčních nemocí (ISIN) ÚZIS ČR. Bylo možno ji časově vztáhnout k hospitalizaci pro AP a dle toho pacienty rozčlenit do několika skupin:
- covid-19 negativní;
- covid-19 více/méně než 3 měsíců od hospitalizace;
- covid-19 pozitivní za hospitalizace.
Pro všechny skupiny bylo možné stanovit incidenci, mortalitu, délku hospitalizace a potřebu umělé plicní ventilace. Vzhledem k sezónnímu charakteru pandemie s průběhem ve vlnách byly hospitalizace pro AP v letech 2020 a 2021 rozděleny též po jednotlivých měsících roku dle data přijetí.
Kromě přehledového hodnocení všech parametrů v celém sledovaném období let 2010–2021, který ukazoval celkový trend vývoje, byl samostatně analyzován populační dopad infekce covidu-19 v letech 2020 a 2021 porovnáním k předchozím rokům 2010–2019. Jednotlivé parametry u hospitalizací v letech 2020 a 2021 byly též srovnány dle časového vztahu k infekci covidu-19.
Data byla charakterizována pomocí standardních popisných statistik, absolutní a relativní četnosti pro data kategoriální a průměr a směrodatná odchylka pro data spojitá. Statistická významnost rozdílů ve spojitých parametrech při normální distribuci dat byla hodnocena t-testem, v kategoriálních parametrech chí-kvadrát testem. Analýza byla provedena pomocí programu SPSS IBM v. 26.
Výsledky
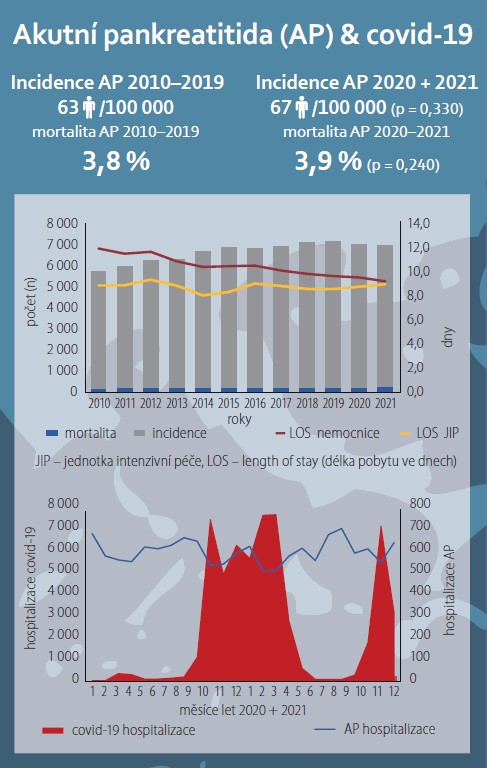
V letech 2010–2021 bylo v ČR vykázáno 80 459 hospitalizací pro AP, z nichž 66 365 nemocných bylo přijato v období před pandemií (2010–2019) a 14 094 v době pandemie (2020 a 2021). Mezi lety 2010 a 2015 došlo v rámci ČR k mírnému nárůstu počtu hospitalizací až na cca 7 000/rok s relativně stacionárním počtem v letech 2016–2021 (graf 1). Odhadovaná průměrná incidence onemocnění v ČR byla 63 na 100 000 v letech 2010–2019 a 67 na 100 000 v letech 2020 a 2021, bez statisticky signifikantního rozdílu (p = 0,330). Současná infekce covidu-19 byla registrována u 1,8 %, resp. 3,4 % nemocných s AP v letech 2020 a 2021.
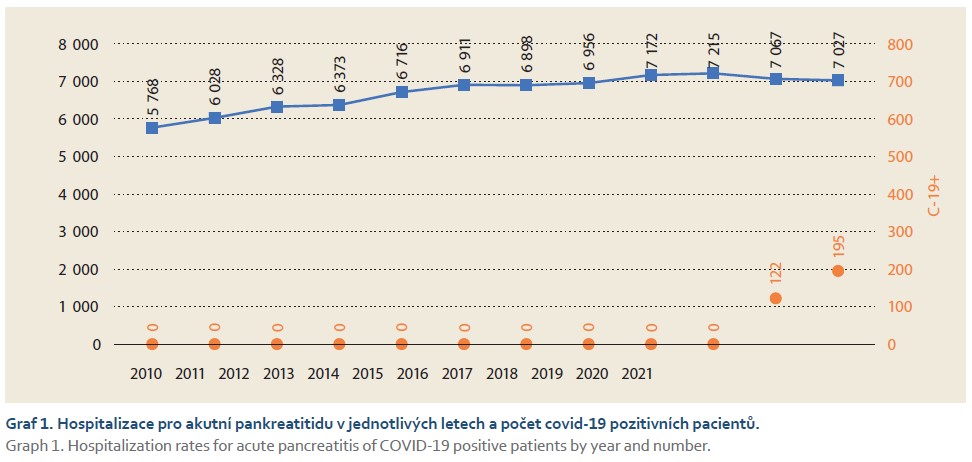
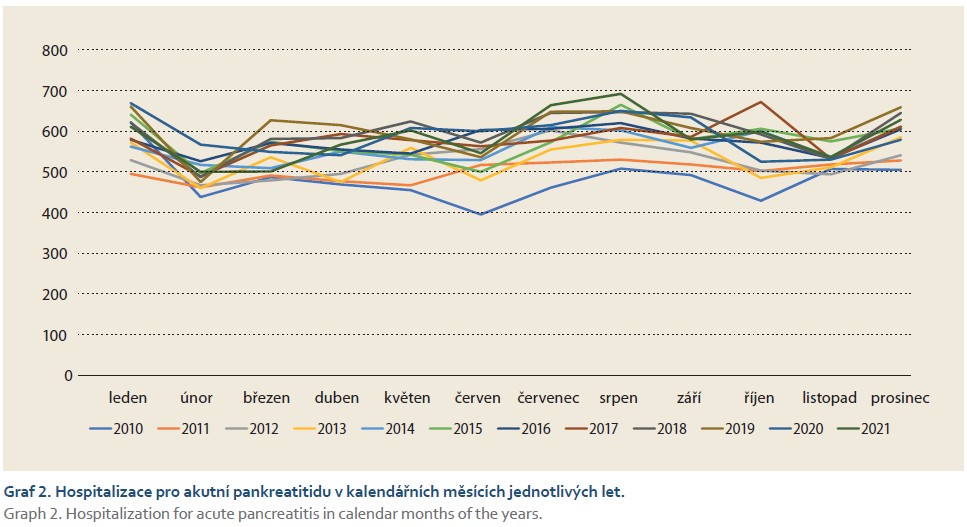
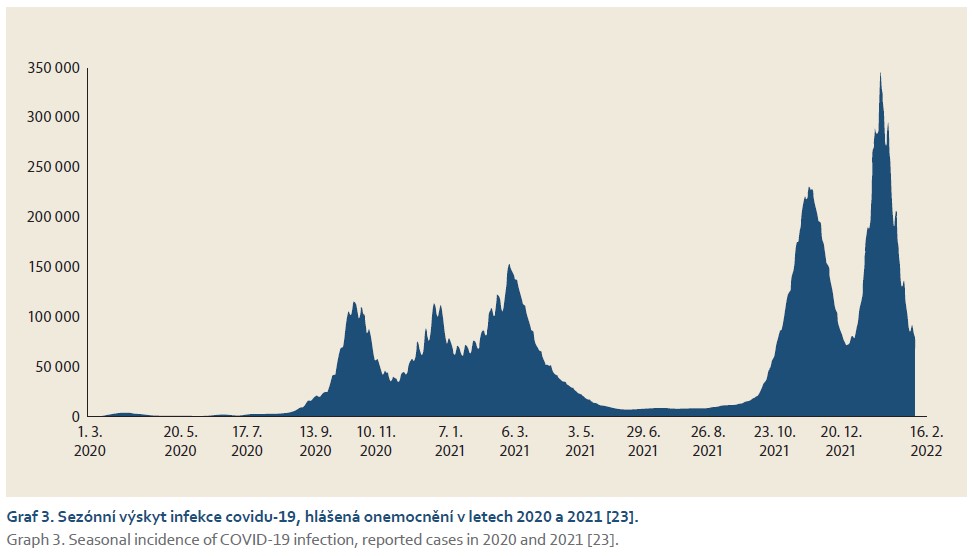
Počty hospitalizací pro AP v jednotlivých kalendářních měsících let 2020 a 2021 nijak nekorelovaly s počty pacientů pozitivních na covid-19 v populaci a vykazovaly podobný trend (s maximem v létě a na přelomu roku) jako v letech před pandemií (grafy 2, 3).
Srovnání hospitalizací mezi roky 2010–2019 a 2020 a 2021 ukázalo zkrácení délky hospitalizace o jeden den a stacionární délku pobytu na intenzivní péči a potřebu plicní ventilace. Mortalita byla na populační úrovni přibližně stejná 3,8 vs. 3,9 %, bez statisticky signifikantního rozdílu (tab. 1).
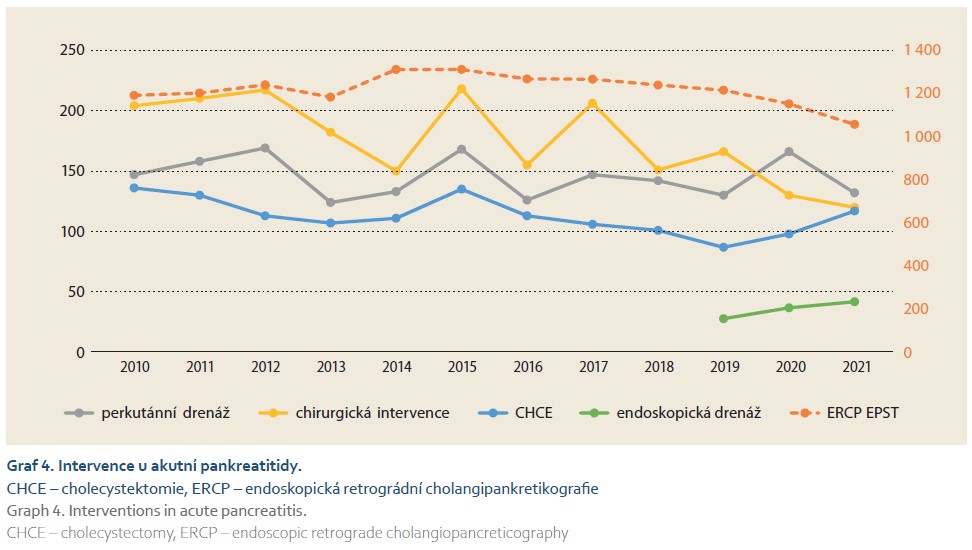
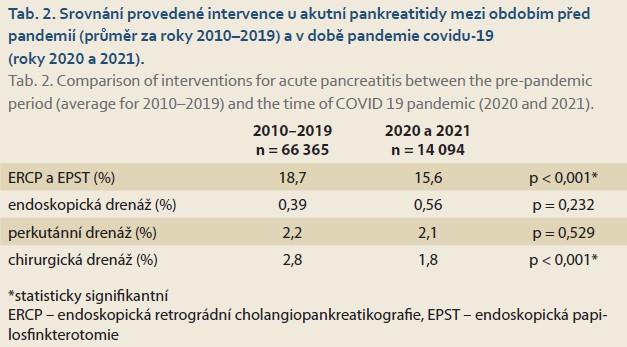
V celém hodnoceném období let 2010–2021 byl pozorován trend k poklesu počtu chirurgicky řešených pacientů, pozvolný pokles počtu ERCP s EPST a vzestup endoskopických drenáží (graf 4). Pokles počtu ERCP s EPST a operovaných byl signifikantně rozdílný i mezi lety 2010–2019 a 2020 a 2021 (tab. 2).
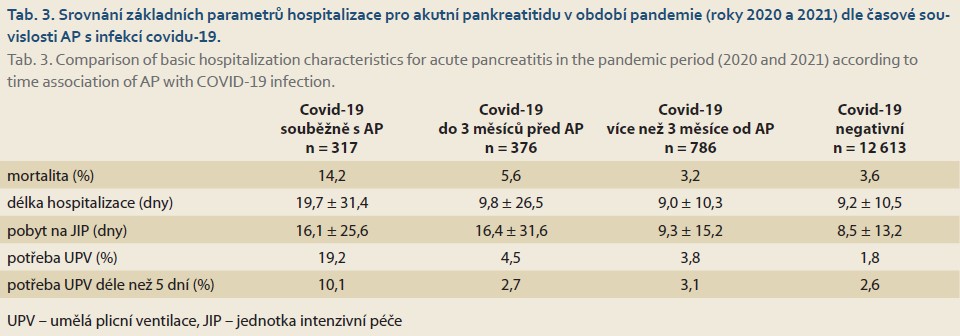
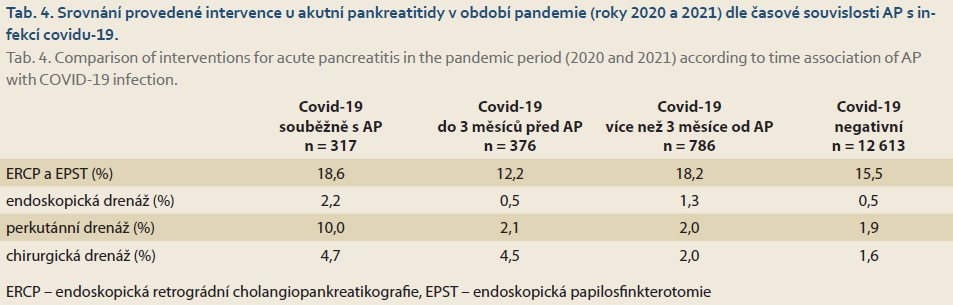
Infekce covidu-19 byla asociována s horším průběhem a prognózou AP. Pacienti s covidem-19 během téže hospitalizace pro AP dosáhli horší mortality i delšího pobytu ve zdravotnickém zařízení včetně delší potřeby umělé plicní ventilace. Blízkost infekce do 3 měsíců před AP byla prognosticky jen mírně lepší a stále významně horší než výsledky u pacientů bez covidu-19. Hrubá mortalita byla 14,2 %; 5,6 % a 3,2 % a 3,6 % dle uvedených skupin (tab. 3). V kontrastu s dlouhodobými trendy byli pacienti s infekcí covidu-19 v časové blízkosti k AP častěji operováni i jinak intervenováni (tab. 4). Nerovnoměrnost rozložení a vysoký rozptyl hodnot při omezené dostupnosti individuálních údajů jednotlivých nemocných neumožnil spolehlivou statistickou analýzu v rámci pilotního projektu.
Diskuze
Naše práce neukázala zvýšenou potřebu hospitalizací pro AP v době pandemie covidu-19 na populační úrovni. V prvních letech pandemie bylo v publikovaných zdrojích uvažováno o možném etiologickém vlivu covidu-19 na navýšení incidence AP [6,7]. Dle těchto populačních dat z ČR lze vzhledem k vysokému počtu infikovaných osob v jednotlivých vlnách infekci SARS-CoV-2 jako etiologický faktor spouštějící AP prakticky vyloučit. Podobné pochybnosti o příčinné souvislosti byly publikovány i s využitím odlišné metodiky výzkumu [8]. Epidemiologická omezení běžného života a stresová zátěž mohly vést ke zvýšené konzumaci alkoholu, a tím i k navýšení počtu AP vyvolaných touto cestou [9]. Ani tento možný mechanizmus nevedl k pozorovatelnému navýšení hospitalizací v ČR.
Prezentovaná data ukazují závažnou a nepříznivou prognózu u pacientů se souběžně probíhající infekcí covidu-19 a AP a oslabením tohoto vlivu při delším časovém odstupu od proběhlé infekce. Zřejmě relativně nízké absolutní počty těchto pacientů neumožnily pozorovat dopad souběžné infekce na populační úrovni.
Několik studií hodnotilo asociaci AP s covidem-19. V první velké prospektivní studii i následných systematických přehledech byla kombinace těchto nemocí doprovázena významným zhoršením prognózy včetně mortality [5,10–12]. Některé jiné studie ukázaly, že k riziku mortality přispívá pravděpodobně více faktorů a zvýšení rizika může být ovlivněno komorbiditami i omezenou dostupností péče [9,13,14]. Zajímavá práce korejských autorů retrospektivně zkoumala výskyt a prognózu AP u 4 133 pacientů primárně přijímaných do intenzivní péče a srovnávala skupiny pacientů dle současné přítomnosti, či nepřítomnosti covidu-19. Akutní pankreatitida byla zaznamenána celkem u 2 % pacientů, přičemž až 5krát častěji u pacientů pozitivních na covid-19. Mortalita, délka hospitalizace ani potřeba umělé plicní ventilace se však v obou skupinách nelišily [15]. Pravděpodobný mechanizmus zhoršení AP vlivem infekce covidu-19 není jednoznačný. Přímá infekce pankreatické tkáně a spuštění zánětu je v kontextu populačních dat spíše nepravděpodobná, přestože i různé buňky pankreatu exprimují receptory angiotenzin konvertujícího enzymu 2, na které se virus váže [16]. Dalším vysvětlením může být infekcí indukovaná systémová zánětlivá odpověď, cytokinová bouře a takto zprostředkované orgánové postižení. Přispívajícím mechanizmem může být ischemické poškození vlivem omezené perfuze pankreatu, opět v rámci výrazné systémové zánětlivé odpovědi vyvolané virovou infekcí.
Modifikace zdravotní péče v období převážně prvních vln pandemie vedla k omezení dostupnosti lidských i prostorových zdrojů, a tím i k ovlivnění standardních postupů v léčbě AP. Data z Číny ukazují na významné oddálení přijetí do nemocnice od počátku symptomů AP, ale bez dopadu na mortalitu, a oproti Evropě pokles konzumace alkoholu při sociální izolaci [17]. Jiná práce popisuje snížení počtu indikovaných cholecystektomií po biliární pankreatitidě [9]. Naše data nedokáží tuto situaci jednoznačně rozklíčovat, ale lze předpokládat, že k podobným změnám v dostupnosti péče docházelo. Zvýšené množství chirurgických intervencí u pacientů s AP a covidem-19 nemusí souviset jen se závažností lokálního nálezu vyžadujícího operační drenáž či nekrektomii, ale i s omezenou zkušeností ošetřujících lékařů na covidových jednotkách s péčí o AP. Preference konzervativního přístupu a miniinvazivních intervencí v případě komplikací je jasným trendem v péči v posledních letech, ale vyžaduje zkušenost a dostupnost odpovídajících metod [18,19].
Hodnocení epidemiologie pomocí kódu hlavní diagnózy bylo zvoleno s cílem objektivnějšího posouzení incidence onemocnění, pro které pacient přichází k hospitalizaci. Data zahrnující K85* na pozici hlavní i vedlejší diagnózy zahrnovala přibližně o 20 % případů více s proporcionálně stejným zastoupením v jednotlivých letech, bez změn trendu v době pandemie. Tímto přístupem jsme se snažili eliminovat vliv zhoršení stavu pacienta z jiné primární příčiny a variabilitu v kódování. Odhadovaná incidence AP v České republice (cca 60–70 na 100 tisíc obyvatel) je spíše v horní části globálně referované incidence AP [1]. S dostupností laboratorních a zobrazovacích metod lze předpokládat vyšší zastoupení lehkých forem onemocnění, které by dříve nemuselo být jako AP diagnostikováno a vykázáno. Bohužel nelze v jednotlivých letech odlišit rehospitalizace, což může absolutní počty navyšovat, ale bez vlivu na meziroční srovnání.
Naše studie je prvním výstupem popisujícím AP využívající data z Národního registru hrazených služeb ÚZIS ČR. Množství informací, které lze teoreticky odvodit z vykazované péče na populační úrovni, může být podkladem nejen pro epidemiologické charakteristiky onemocnění a trendy v intervencích, ale i pro zvýšení kvality péče při možnosti srovnání mezi regiony a typy pracovišť. Podobně jako v jiných oborech medicíny dosahuje i péče o pacienty s těžkou AP lepších výsledků ve specializovaných centrech s většími počty pacientů a s dostupností mezioborové spolupráce [20] a je takto doporučována autory klinických guidelines vypracovaných ve spolupráci s Ministerstvem zdravotnictví České republiky v roce 2022 [21]. Limitace naší studie samozřejmě vycházejí z retrospektivního hodnocení dat, které je závislé na kvalitě zadávaných informací a omezené možnosti plně rozlišit detailní souvislost mezi covidem-19 a AP na populační úrovni.
Recentní práce využívající objemná data z databáze veteránů v USA poukazuje na vyšší výskyt gastrointestinálních onemocnění po prodělání covidu-19 do jednoho roku bez ohledu na tíži průběhu infekce (AP s rizikem 1,46krát vyšším oproti historickým i souběžným kontrolám, ale i refluxní nemoci jícnu, peptického vředu, dráždivého tračníku a cholangitidy) [22]. Lze očekávat, že dopady pandemie na zdravotní stav populace i péči budou dlouhodobé a mohou zasahovat i gastroenterologii. Teprve vyhodnocení populačních trendů v epidemiologii jednotlivých onemocnění v dalších letech ukáže celkovou významnost či nevýznamnost teoretických rizik.
Závěr
Dle pilotních populačních dat neměla pandemie covidu-19 dopad na incidenci akutní pankreatitidy v České republice. Závažnější průběh a prognóza onemocnění souvisely s časově blízkou pozitivitou covidu-19. Častější indikace chirurgické i jiné intervence pro akutní pankreatitidu u osob pozitivních na covid-19 mohla souviset s narušením standardní kvality a dostupnosti péče. Nicméně dlouhodobé trendy v prováděných intervencích jsou v souladu s recentními odbornými doporučeními.
ORCID autorů
M. Harazim ORCID 0000-0001-7376-2450,
R. Kroupa ORCID 0000-0003-2315-8305,
J. Jarkovský ORCID 0000-0002-1400-0111,
O. Šanca ORCID 0000-0001-8225-2102,
T. Andrašina ORCID 0000-0001-5723-5175,
V. Procházka ORCID 0000-0001-7747-6072.
Doručeno/Submitted: 28. 6. 2023
Přijato/Accepted: 21. 7. 2023
doc. MUDr. Radek Kroupa, Ph.D.
Interní gastroenterologická klinika
LF MU a FN Brno
Jihlavská 20
625 00 Brno
kroupa.radek@fnbrno.cz
Pro přístup k článku se, prosím, registrujte.
Výhody pro předplatitele
Výhody pro přihlášené
Literatura
1. Iannuzzi JP, King JA, Leong JH et al. Global Incidence of Acute Pancreatitis Is Increasing Over Time: A Systematic Review and Meta-Analysis. Gastroenterology 2022; 162(1): 122–134. doi: 10.1053/j.gastro.2021.09.043.
2. Kroupa R, Kunovsky L. Akutní pankreatitida – etiologie, diferenciální diagnostika. In: Trna J, Kala Z. Kunovský L. Klinická pankreatologie. Praha: Maxdorf 2021: 44–60.
3. Boxhoorn L, Voermans RP, Bouwense SA et al. Acute pancreatitis. The Lancet 2020; 396(10252): 726–734. doi: 10.1016/S0140-6736(20)31310-6.
4. Correia de Sá T, Rocha M. The Pancreas in Coronavirus Disease 2019 Infection. Gastroenterol Clin North Am 2023; 52(1): 37–48. doi: 10.1016/ j.gtc.2022.12.002.
5. Pandanaboyana S, Moir J, Leeds JS et al. SARS-CoV-2 infection in acute pancreatitis increases disease severity and 30-day mortality: COVID PAN collaborative study. Gut 2021; 70(6): 1061–1069. doi: 10.1136/gutjnl-2020-323364.
6. Mutneja HR, Bhurwal A, Arora S et al. Acute pancreatitis in patients with COVID-19 is more severe and lethal: a systematic review and meta-analysis. Scand J Gastroenterol 2021; 56(12): 1467–1472. doi: 10.1080/00365521.2021.1971757.
7. Dítě P, Kunovský L, Kupka T et al. Infekce SARS-CoV-2 a postižení slinivky břišní. Gastroenterol Hepatol 2021; 75(4): 286–290. doi: 10.48095/ccgh2021286.
8. Teng TZJ, Chua BQY, Lim PK et al. Occam’s razor or Hickam’s dictum-COVID-19 is not a textbook aetiology of acute pancreatitis: A modified Naranjo Score appraisal. World J Gastroenterol 2023; 29(13): 2050–2063. doi: 10.3748/wjg.v29.i13.2050.
9. Varghese C, Nayar M, Pandanaboyana S. SARS-CoV-2 pandemic has impacted on patterns of aetiology for acute pancreatitis and management of gallstone pancreatitis in the UK. Gut 2022; 71(12): 2602–2605. doi: 10.1136/gut jnl-2021-326845.
10. Brisinda G, Chiarello MM, Tropeano G et al. SARS-CoV-2 and the pancreas: What do we know about acute pancreatitis in COVID-19 positive patients? World J Gastroenterol 2022; 28(36): 5240–5249. doi: 10.3748/wjg.v28.i36.5240.
11. Aziz AA, Aziz MA, Omar N et al. A Meta-analysis of the Severity of Acute Pancreatitis (AP) in COVID-19 Infection. Cureus 2023; 15(5): e38764. doi: 10.7759/cureus.38764.
12. Yang F, Huang Y, Li T et al. Prevalence and outcomes of acute pancreatitis in COVID-19: a meta-analysis. Gut 2022; 71(7): 1451–1453. doi: 10.1136/gutjnl-2021-325941.
13. Chaudhry H, Sohal A, Kohli I et al. The burden of acute pancreatitis on COVID-19 in the United States. Ann Gastroenterol 2023; 36(2): 208–215. doi: 10.20524/aog.2023.0782.
14. Kim S, Choi H, Sim JK et al. Comparison of clinical characteristics and hospital mortality in critically ill patients without COVID-19 before and during the COVID-19 pandemic: a multicenter, retrospective, propensity score-matched study. Ann Intensive Care 2022; 12(1): 57. doi: 10.1186/s13613-022-01028-2.
15. Kang D, Park SH, Oh C et al. Prevalence and prognosis of acute pancreatitis in critically ill patients with COVID-19. Hepatobiliary Pancreat Dis Int 2023; S1499–3872(23)00038-3. doi: 10.1016/j.hbpd.2023.03.004.
16. Bonney GK, Gao Y, Chew CA et al. SARS-COV-2 associated acute pancreatitis: Cause, consequence or epiphenomenon? Pancreatology 2020; 20(5): 1017–1018. doi: 10.1016/j.pan.2020.05.019.
17. Du ZC, Zhang J, Li XJ et al. Impact of COVID-19 pandemic on acute pancreatitis presentations, management, and in-hospital outcomes: a single-center, retrospective observational study from the northeast of China. Therap Adv Gastroenterol 2022; 15: 17562848221145552. doi: 10.1177/17562848221145552.
18. Boxhoorn L, van Dijk SM, van Grinsven J et al. Immediate versus Postponed Intervention for Infected Necrotizing Pancreatitis. N Engl J Med 2021; 385(15): 1372–1381. doi: 10.1056/NEJMoa2100826.
19. Sedláčková J, Zajak J, Jon B et al. Postavení chirurgické léčby v rámci step-up managementu těžké akutní pankreatitidy. Rozhl Chir 2023; 102(2): 64–74. doi: 10.33699/PIS.2023.102.2.64–74.
20. Baron TH, DiMaio CJ, Wang AY et al. American Gastroenterological Association Clinical Practice Update: Management of Pancreatic Necrosis. Gastroenterology 2020; 158(1): 67–75. doi: 10.1053/j.gastro.2019.07.064.
21. Maňák J. Těžká akutní pankreatitida [KDP-AZV-37] – Návrhy klinických doporučených postupů – KDP. 2022 [online]. Dostupné z: https: //kdp.uzis.cz/index.php?pg=kdp &id=44.
22. Xu E, Xie Y, Al-Aly Z. Long-term gastrointestinal outcomes of COVID-19. Nat Commun 2023; 14: 983. doi: 10.1038/s41467-023-36223-7.
23. Ministerstvo zdravotnictví ČR. COVID‑19: Přehled aktuální situace v ČR. 2023 [online]. Dostupné z: https: //onemocneni-aktualne.mzcr.cz/covid-19.