Fatální průběh zánětlivého onemocnění
Martin Bortlík1, Marie Nováková2, Róbert Balog1, Ivo Horný3, Adéla Stehlíková4
+ Pracoviště
V pitevní zprávě bylo jako příčina smrti pacienta uvedeno multiorgánové selhání s diseminovanou intravaskulární koagulopatií [1]. Za příčinu tohoto stavu považujeme pitvou prokázanou sekundární vaskulitidu, jejíž projevy byly patrné na kůži a v tlustém střevu. V bioptických vzorcích sliznice tlustého střeva odebraných při koloskopii byla popsána ischemická kolitida, jejíž příčinou byla výše uvedená vaskulitida.
V diferenciální diagnostice byl v první fázi zvažován především idiopatický střevní zánět (IBD), nejspíše Crohnova choroba. Důvodem byl segmentární zánět tračníku s vředy, artralgie a kožní projevy, zprvu považované za možné mimostřevní projevy – nodózní erytém. Je však nutno zdůraznit, že klinický ani endoskopický obraz nebyl typický pro Crohnovu chorobu, rovněž kožní změny neměly charakter typický pro nodózní erytém. Definitivně byla diagnóza IBD vyloučena histologickým nálezem ve sliznici tlustého střeva, který potvrdil ischemický charakter změn. V klinické praxi má histologické vyšetření z hlediska diagnózy IBD obvykle vysokou negativní prediktivní hodnotu, absence charakteristických změn proto zpravidla vylučuje IBD.
Příčina rozvoje vaskulitidy u našeho pacienta je otázkou, na níž nelze najít jednoznačnou odpověď. Klinický průběh, laboratorní výsledky a především histologický nález v tračníku a kůži ve vzorcích odebraných při pitvě potvrdily, že se jednalo o sekundární vaskulitidu (obr. 1, 2). Ta má obvykle charakter tzv. leukocytoklastické vaskulitidy, stejně jako tomu bylo v našem případě. Nejčastějším vyvolavatelem jsou infekce a léky, méně často jde o projev paraneoplastický, projev související s difuzním onemocněním pojivové tkáně, následek ozařování nebo proběhlé transplantace. Ze všech uvedených příčin je v případě našeho pacienta reálná pouze varianta polékové vaskulitidy, případně komplikace interkurentní infekce, nejspíše virové. V anamnéze není o infekčním onemocnění předcházejícím klinickým projevům vaskulitidy žádná informace, jako pravděpodobnější se tedy jeví vaskulitida poléková.
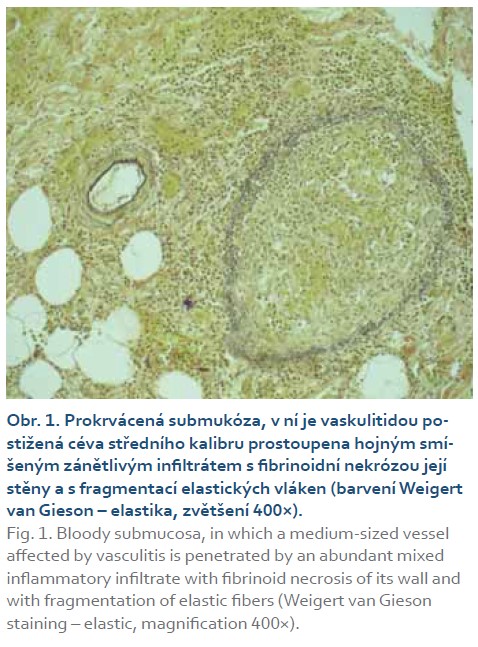
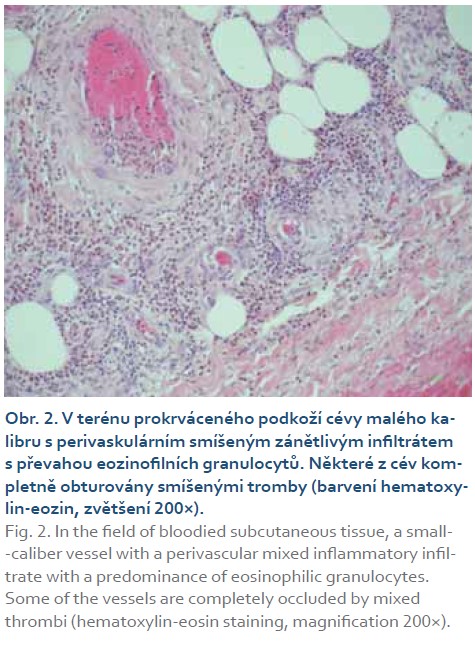
Ze všech možností se jako nejpravděpodobnější jeví metforminem indukovaná vaskulitida. Pacient byl diabetik léčený metforminem a v literatuře je k dispozici řada kazuistik [2–4] popisujících rozvoj vaskulitidy při užívání tohoto léku. Obvykle se však jedná o vaskulitidy postihující výlučně kůži. V případě našeho pacienta bylo kromě kůže postiženo také tlusté střevo. Vaskulitida byla navíc spojena s projevy diseminované intravaskulární koagulace, která měla relativně mírný laboratorní obraz, byla však potvrzena sekčním nálezem a významně přispěla k fatálnímu průběhu onemocnění.
Literatura
1. Bortlík M. Fatální průběh zánětlivého onemocnění. Gastroent Hepatol 2023; 77(1): 11.
2. Czarnowicki T, Ramot Y, Ingber A et al. Metformin-induced leukocytoclastic vasculitis: a case report. Am J Clin Dermatol 2012; 13(1): 61–63. doi: 10.2165/11593230-000000000-00000.
3. Ben Salem CH, Hmouda H, Slim R et al. Rare Case of Metformin-Induced Leukocytoclastic Vasculitis. Ann Pharmacother 2006; 40(9): 1685–1687. doi: 10.1345/aph.1H155.
4. Bečvář R. Sekundární vaskulitidy – opomíjené manifestace řady onemocnění. Cesk Patol 2020; 56(2): 83–88.